Vale a pena evitar o álcool? Comer fígado melhora a função hepática? Os suplementos ajudam a função hepática? Leia mais neste extenso artigo!
O fígado está localizado no canto superior direito da cavidade abdominal, imediatamente abaixo do diafragma, à direita do estômago. Por baixo, encontra-se a vesícula biliar. Em comparação com outros órgãos internos, o fígado tem um duplo fornecimento de sangue através da veia porta e das artérias hepáticas. Este facto é indicativo da importância do fígado para todo o sistema. O fígado é também um órgão de grandes dimensões - pesa, em média, 1,5 kg. Mais de 2.000 litros de sangue passam por ele todos os dias.
O fígado contém também o sistema de canais biliares, que recolhe a bílis produzida pelo fígado. Os canais biliares referem-se geralmente a todos os canais através dos quais a bílis passa do fígado para a vesícula biliar e para o duodeno.
Principais funções do fígado:
-
Metabolismo dos hidratos de carbono:
- Produz glicose a partir de aminoácidos, ácido lático e glicerol
- Transformação do glicogénio em glicose
- Forma glicogénio a partir da glicose
-
Metabolismo das gorduras:
- Oxida os ácidos gordos em energia
- Produz grandes quantidades de colesterol, fosfolípidos e lipoproteínas (como LDL, HDL, VLDL)
- Metabolismo das proteínas:
- Decompõe os aminoácidos
- Converte o amoníaco tóxico em ureia (ciclo da ureia)
- Produz proteínas do plasma sanguíneo (incluindo albumina)
- Produz aminoácidos e converte-os noutros compostos
- Secreção de bílis
- Produção de glóbulos vermelhos e agentes de coagulação
- Armazenamento de glicose (glicogénio / 10% do peso total do fígado), vitaminas lipossolúveis (A, D, K) e vitamina B12, ferro e cobre
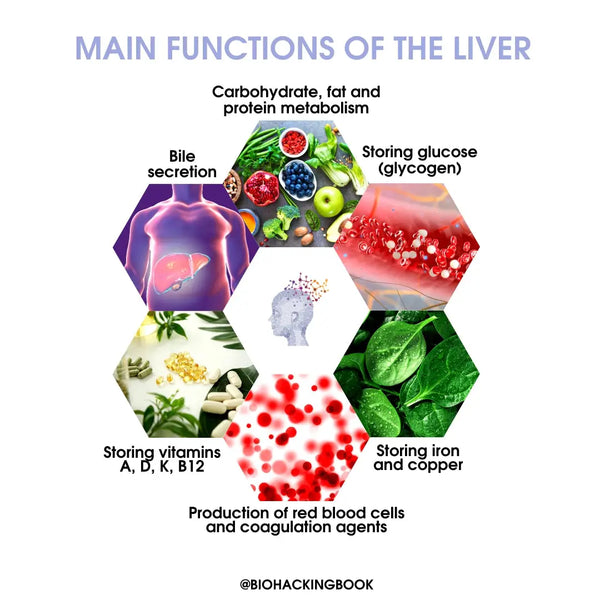
Funções de limpeza e defesa:
- Decompõe várias hormonas (incluindo a insulina)
- Decompõe e neutraliza toxinas (desintoxicação)
- Remove (através da urina) a bilirrubina libertada pelos glóbulos vermelhos
Doenças do fígado e índice de fígado gordo
Mortalidade relacionada com doenças do fígado triplicaram entre 1970 e 2010. E na última década especialmente a mortalidade causada por doença hepática não alcoólica aumentou drasticamente tanto nos EUA como na Europa. A cultura de trabalho stressante dos nossos dias, o consumo de álcool, a alimentação problemática e outros factores de stress ambiental conduziram à deterioração da função hepática em muitos indivíduos. A obesidade abdominal, em particular, contribui para o desenvolvimento da doença do fígado gordo. Estima-se que um perímetro da cintura superior a 100 cm nos homens e a 90 cm nas mulheres é um fator altamente provável de indicador de doença do fígado gordo. Os valores recomendados para o perímetro da cintura são inferiores a 94 cm nos homens e inferiores a 80 cm nas mulheres. Aproximadamente 80 % dos indivíduos com IMC superior a 30 têm doença do fígado gordo. O método mais preciso para diagnosticar a doença do fígado gordo é a biopsia hepática.
Para determinar a presença de doença hepática gorda não alcoólica (DHGNA), é realizada a chamada biópsia hepática. índice de fígado gordo (FLI), que tem em conta o índice de massa corporal (IMC), o perímetro da cintura, os níveis de triglicéridos no sangue e os níveis de gama-glutamil transferase (GGT).
A fórmula utilizada para calcular o ILF:
ILF = [e0,953 × ln (TG) + 0,139 × IMC + 0,718 × ln (GGT) + 0,053 × CC - 15,745/(1 + e0,953 × ln (TG) + 0,139 × IMC + 0,718 × ln (GGT) + 0,053 × CC - 15,745)] × 100
TG = Triglicéridos no sangue (mg/dL)
IMC = Índice de massa corporal
GGT = Gama-glutamil transferase no sangue (U/I) CC = Perímetro da cintura (cm)
Os cientistas determinaram os seguintes pontos de corte para a doença do fígado gordo: para os homens, 46,9 ou mais; para as mulheres, 53,8 ou mais. Na prática, um valor inferior a 30 exclui a doença do fígado gordo, ao passo que um valor superior a 60 é um indicador seguro da doença. Pensa-se que o valor mais elevado de ILF nas mulheres se deve a devido ao efeito protetor do fígado do estrogénio. De acordo com uma revisão exaustiva, o IFL é a ferramenta mais precisa para a avaliação não invasiva da doença do fígado gordo. No entanto, a simples medição do perímetro da cintura é quase tão precisa para determinar a doença hepática gorda não alcoólica.
Vários medicamentos também têm um papel significativo no desenvolvimento de danos no fígado. Mais de 900 medicamentos foram registados como causadores de lesões hepáticas. Metade de todos os casos agudos de insuficiência hepática são causados por vários medicamentos. Alguns produtos medicinais à base de plantas também podem ser prejudiciais para o fígado.
O fígado tem uma capacidade espantosa de se regenerar. De facto, é o único órgão interno que o consegue fazer. Mesmo quando 75 % do fígado foi destruído, este pode voltar ao seu estado normal. A função hepática pode ser apoiada através da nutrição. Isto implica apoiar o sistema enzimático do citocromo P450, que é central para a função de desintoxicação do fígado. O sistema consiste em duas fases distintas (1 e 2). Ambas as fases devem funcionar sem problemas para manter a função de desintoxicação óptima do fígado.
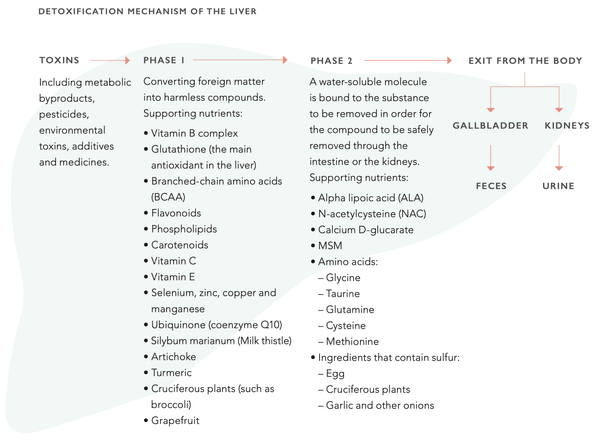
Medição da função hepática com biomarcadores sanguíneos
Alanina aminotransferase (S-ALT)
A alanina aminotransferase (ALT) é uma enzima que se encontra mais frequentemente nos hepatócitos (o fígado) e, em menor grau, nos rins. A alanina aminotransferase também ocorre nas células musculares, no tecido adiposo, no cérebro e na próstata. A enzima ALT catalisa a transferência de grupos amino da L-alanina para o alfa-cetoglutarato, produzindo L-glutamato e piruvato. Este processo químico é crucial para o ciclo mitocondrial do ácido cítrico. Elevado ALT elevados são normalmente indicativos de lesões hepáticas causadas por várias doenças - Quando as células do fígado são danificadas, a alanina aminotransferase é libertada na circulação. Os níveis de ALT nos hepatócitos são 3.000 vezes mais elevados do que no sangue.
Os níveis de ALT podem também estar elevados devido a exercício físico intenso (até uma semana depois), consumo de álcool, hepatite, doença celíaca, certos medicamentos (como paracetamol, estatinas e analgésicos à base de opiáceos) e queimaduras graves. Também ocorrem aumentos moderados dos níveis de ALT associados a perturbações metabólicas, como hiperlipidemia, obesidade e diabetes tipo 2. Em muitos países, os níveis de ALT são utilizados para apoiar o diagnóstico de síndrome metabólica.
Um aumento dos níveis de ALT é diretamente proporcional à ocorrência e gravidade da síndrome metabólica - quanto mais elevados forem os níveis de ALT, mais provável e grave é a síndrome metabólica.
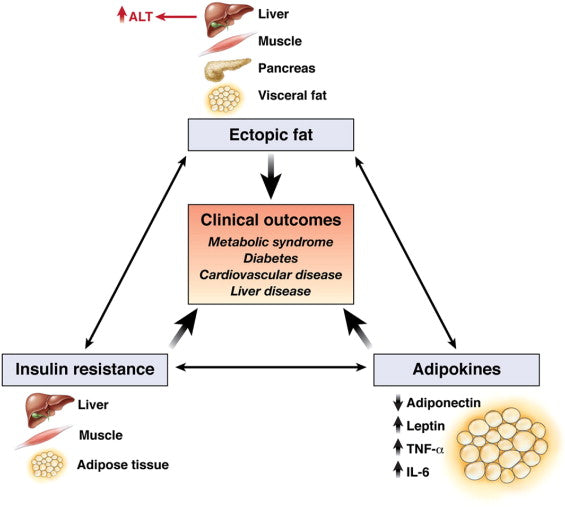
Imagem: Mecanismos que poderiam explicar porque é que o nível sérico de ALT pode também ser um biomarcador de resultados cardiometabólicos.
Fonte: Ioannou, G. N. (2008). Implicações dos níveis séricos elevados de alanina aminotransferase: pensar fora do fígado. Gastroenterologia 135 (6): 1851-1854.
Os níveis extremamente elevados de ALT (10x o nível normal) são normalmente causados por hepatite aguda. Os níveis elevados de ALT estão associados a um aumento da mortalidade. Níveis baixos de ALT (inferiores a 10) estão associados a uma maior mortalidade, sobretudo nos idosos. Os níveis baixos de ALT também podem ocorrer em ligação com uma função hepática afetada.
Intervalo de referência típico (S-ALT):
- Mulheres: inferior a 35 U/I
- Homens: inferior a 50 U/I
Os factores de estilo de vida que diminuem os níveis de ALT incluem:
- Perda de pesose o indivíduo tiver excesso de peso
- Dieta hipocalórica (com o objetivo de perder peso) em combinação com azeite de oliva prensado a frio reduzirá rapidamente os níveis de ALT em indivíduos com doença hepática gorda não alcoólica (NAFLD)
- Dieta relativamente pobre em hidratos de carbono (inferior a 35 % / "Mediterrânica")
- Dieta sem glúten (nomeadamente para as pessoas com não diagnosticados e/ou doença celíaca não tratada)
-
Uma pessoa com doença celíaca cujos níveis de função hepática (incl. ALT) estão elevados irá frequentemente constatar que
esses níveis se normalizam após alguns meses de consumo de uma dieta sem glúten - Caminhada e exercício aeróbico básico (particularmente para indivíduos com doença hepática gorda não alcoólica ou esteato-hepatite não alcoólica [NASH])
- Treino de força de intensidade moderada
- Café (e cafeína) pode inibir, em certa medida, o aumento dos níveis de ALT (mais de 2 chávenas por dia vs. não tomar café)
- Os carotenóides dos alimentos reduzem a doença do fígado gordo e os níveis de ALT
- Por exemplo, a beta-criptoxantina e a astaxantina, mas também outros carotenóides
- Vitamina E como suplemento alimentarA vitamina E, como suplemento alimentar, pode ser administrada, em particular, a indivíduos com doença hepática gorda avançada e níveis ligeiramente elevados de ALT, bem como a indivíduos com doença hepática gorda e níveis ligeiramente elevados de ALT, bem como a indivíduos com doença hepática gorda.ndivíduos com NAFLD, NASH ou CHC (hepatite C crónica)
- Resveratrol (500 mg/dia) como suplemento alimentar, nomeadamente para os indivíduos com doença hepática gorda avançada
- Açafrão-da-terra em pó (fermentado) (3 g/dia)
- N-acetilcisteína (NAC; 600 mg x2/dia), nomeadamente para os indivíduos com doença hepática gorda não alcoólica
- Ácido alfa-lipóico (400 mg/dia) e ácido ursodeoxicólico (300 mg/dia)em particular para os indivíduos com doença hepática gorda não alcoólica
- Extrato de folha de alcachofra (2.700 mg/dia) como suplemento alimentar, nomeadamente para os indivíduos com esteato-hepatite ou NAFLD
- O extrato de folhas de alcachofra pode também melhorar os níveis de colesterol no sangue (ver acima)
- A terapia com probióticos pode reduzir os níveis de enzimas hepáticas em todos os sectores e promover a recuperação da doença hepática gorda não alcoólica
- Os mecanismos incluem a redução de bactérias nocivas, a redução do crescimento excessivo de bactérias no intestino delgado (SIBO), a regeneração do revestimento intestinal e a regulação do sistema imunitário
Aspartato aminotransferase (S-AST)
Células musculares, glóbulos vermelhos, pâncreas, rins e cérebro. Existem duas isoenzimas AST geneticamente distintas: AST mitocondrial (mAST) e AST citosólica (cAST). Aspartato aminotransferase tem um papel importante no metabolismo dos aminoácidos e dos ácidos gordos. A enzima AST catalisa a transferência de grupos amino do aspartato e do alfa-cetoglutarato, produzindo oxaloacetato e glutamato. A reação química também funciona no sentido inverso. O oxaloacetato desempenha um papel crucial na atividade mitocondrial
mitocondrial (ciclo do ácido cítrico), no ciclo da ureia e na decomposição e formação da glucose. A reação acima mencionada requer vitamina B6 bioactiva (piridoxal-5-fosfato) como cofator.
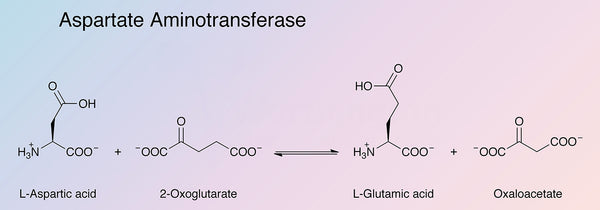
Fonte da imagem: Worthington Biochemical.
Os níveis de AST aumentam em ligação com os danos celularese. Por este motivo, é utilizada para avaliar lesões no fígado ou no músculo cardíaco (atualmente, as lesões no músculo cardíaco são avaliadas predominantemente através de várias troponinas, geralmente a troponina-T). Os níveis de AST podem também aumentar devido a determinados medicamentos (Paracetamol e estatinas), quimioterapiaexercício físico intenso e rabdomiólise, pancreatite aguda ou paragem cardíaca.
Por vezes, ocorrem níveis baixos de AST associados a uma deficiência de vitamina B6. A AST pode também estar elevada em caso de colestase (obstrução das vias biliares) ou de vários tumores e cancros do fígado. A hepatite viral aguda provoca frequentemente níveis de AST 10 vezes superiores aos normais.
Níveis elevados de AST podem também ser um fator de risco para uma futura diabetes tipo 2. Isto é particularmente verdade se os níveis de ALT também estiverem elevados. Os indivíduos com peso normal e resistência à insulina têm frequentemente níveis elevados de ALT, mas não de AST. O rácio AST/ALT é inferior a 1.
O rácio AST/ALT (rácio de De Ritis) pode ser utilizado para analisar um aumento dos níveis de AST - se o rácio for elevado, o aumento é normalmente causado por tecidos fora do fígado. Normalmente, o rácio AST/ALT é ligeiramente superior a 1. O rácio mais elevado (acima de 2) envolve normalmente hepatite alcoólica. A hepatite viral, induzida por drogas ou
A hepatite viral, induzida por drogas ou autoimune envolve um rácio AST/ALT inferior a 1.
Intervalo de referência típico (S-AST):
- Mulheres: 15-35 U/l
- Homens: 15-45 U/l
Os factores nutricionais que diminuem os níveis de AST incluem
- O consumo intenso de café (≥ 3 chávenas por dia) está associado a níveis mais baixos de ASTindependentemente do teor de cafeína
- Extrato de silimarina (cardo mariano; 200 mg x 3/dia)particularmente nos indivíduos com diabetes de tipo 2
- Silimarina pode reparar as lesões hepáticas e é geralmente bem tolerada
- Extrato de chá verde (500 mg/dia), nomeadamente nos indivíduos com doença hepática gorda não alcoólica
- Uma meta-análise exaustiva de testes efectuados em ratos e em seres humanos sugere que o extrato de curcumina (dosagem ≥ 1.000 mg/dia) protege o fígado das lesões e reduz os níveis de AST
-
Açafrão-da-terra em pó (3 g/dia)431
- Ácido alfa-lipóico (400 mg/dia) e ácido ursodeoxicólico (300 mg/dia)particularmente para indivíduos com doença hepática gorda não alcoólica
- O ácido alfa-lipóico (1200 mg/dia) reduz os níveis de ALT e AST nos indivíduos obesos com NAFLD
Gama-Glutamil Transferase (GGT)
A gama-glutamil transferase (GGT) é uma enzima encontrada principalmente no fígado, mas também nos rins, pâncreas e intestino. A principal função da GGT é a decomposição e reciclagem do glutatião. A GGT também está envolvida na degradação de muitos medicamentos e toxinasna formação de aminoácidos e na conversão de moléculas inflamatórias noutras moléculas.
Os níveis elevados de GGT ocorrem predominantemente em ligação com doenças do fígado (hepatite ou cirrose), mas também em caso de insuficiência cardíaca, acidente vascular cerebral, aterosclerose, diabetes, anorexia, hipertiroidismo, cancro ou pancreatite. A causa mais comum de valores elevados de GGT é o abuso de álcool. Mesmo pequenas quantidades de álcool podem aumentar os níveis de GGT.
Níveis elevados de GGT ocorrem também em cerca de metade dos casos de doença hepática gordurosa não alcoólica (NAFLD, ver acima). Nestes casos, os níveis são 2 a 3 vezes superiores aos normais. Muitos medicamentos também podem aumentar os níveis de GGT. Estes incluem anti-inflamatórios (AINEs), estatinas, antibióticos, antifúngicos, SSRIs e bloqueadores H2. As toxinas ambientais também podem aumentar os níveis de GGT. Níveis elevados de GGT estão associados a um aumento da mortalidade. Níveis baixos de glutatião também podem aumentar os níveis de GGT, indicando que os níveis de GGT são indicativos de stress oxidativo a nível celular. Os níveis baixos de GGT ocorrem normalmente apenas em ligação com a colestase intra-hepática familiar.
Níveis elevados de GGT são também um fator de risco independente para a diabetes tipo 2 (juntamente com a ALT) bem como um marcador preditivo precoce de aterosclerose, insuficiência cardíaca, arteriosclerose, diabetes gestacional e várias doenças hepáticas.
O aumento dos níveis de GGT induzido pelo álcool pode ser controlado com antioxidantes à base de carotenóides como o licopeno, o alfa e o beta-caroteno e a beta-criptoxantina. De acordo com os investigadores, a GGT pode efetivamente ser um sinal precoce do stress oxidativo no organismo. A forma ativa da ubiquinona, Ubiquinol
(150 mg/dia), demonstrou ter um efeito significativo na redução do stress oxidativo e dos níveis de GGT.
Intervalo de referência típico (S-GT):
- Mulheres: inferior a 40 U/I
- Homens: inferior a 60 U/I
Os factores de estilo de vida que reduzem os níveis de GGT incluem:
- Reduzir o consumo de álcool
- Carotenóides e Ubiquinol (ver acima)
- Evitar os metais pesados e os insecticidas, bem como outros poluentes
- Beber café (nomeadamente para homens que consomem álcool)
- Óleo de peixe (uma dose terapêutica de 4 g/dia)
- Curcumina e curcuma
- O consumo de legumes, bagas e frutos está associado a níveis mais baixos de GGT
Conclusão
Há muito que pode fazer relativamente à saúde do seu fígado em termos de estilo de vida. Mas, em primeiro lugar, é altamente recomendável fazer pelo menos estes três testes de biomarcadores hepáticos e avaliar o estado do seu fígado. Melhor ainda seria efetuar estes testes várias vezes e regularmente.

Saiba mais sobre como otimizar as suas análises sanguíneas AQUI!
///
Como é que apoia o seu fígado? Diga-nos nos comentários!
Este artigo faz parte da coleção exclusiva Curso Online Optimize os seus Resultados Laboratoriais elaborado pelo Dr. Sovijärvi. Saiba mais sobre o curso aqui e participe!





