Vale la pena evitare l'alcol? Mangiare fegato migliora la funzione epatica? Gli integratori aiutano la funzione epatica? Per saperne di più, leggete questo ampio articolo!
Il fegato si trova nell'angolo superiore destro della cavità addominale, immediatamente sotto il diaframma, a destra dello stomaco. Sotto di esso si trova la cistifellea. Rispetto ad altri organi interni, il fegato ha un doppio apporto di sangue attraverso la vena porta e le arterie epatiche. Ciò è indicativo dell'importanza del fegato per l'intero sistema. Il fegato è anche un organo di grandi dimensioni: pesa in media 1,5 kg. Ogni giorno viene attraversato da oltre 2.000 litri di sangue.
Il fegato contiene anche il sistema dei dotti biliari, che raccoglie la bile prodotta dal fegato. I dotti biliari si riferiscono generalmente a tutti i condotti attraverso i quali la bile viaggia dal fegato alla cistifellea e al duodeno.
Funzioni principali del fegato:
-
Metabolismo dei carboidrati:
- Produce glucosio da aminoacidi, acido lattico e glicerolo.
- Scompone il glicogeno in glucosio
- Forma glicogeno dal glucosio
-
Metabolismo dei grassi:
- Ossida gli acidi grassi in energia
- Produce grandi quantità di colesterolo, fosfolipidi e lipoproteine (come LDL, HDL, VLDL).
- Metabolismo delle proteine:
- Scompone gli aminoacidi
- Converte l'ammoniaca tossica in urea (ciclo dell'urea)
- Produce le proteine del plasma sanguigno (compresa l'albumina)
- Produce aminoacidi e li converte in altri composti
- Secrezione della bile
- Produzione di globuli rossi e agenti della coagulazione
- Immagazzinamento del glucosio (glicogeno / 10% del peso totale del fegato), delle vitamine liposolubili (A, D, K) e della vitamina B12, del ferro e del rame.
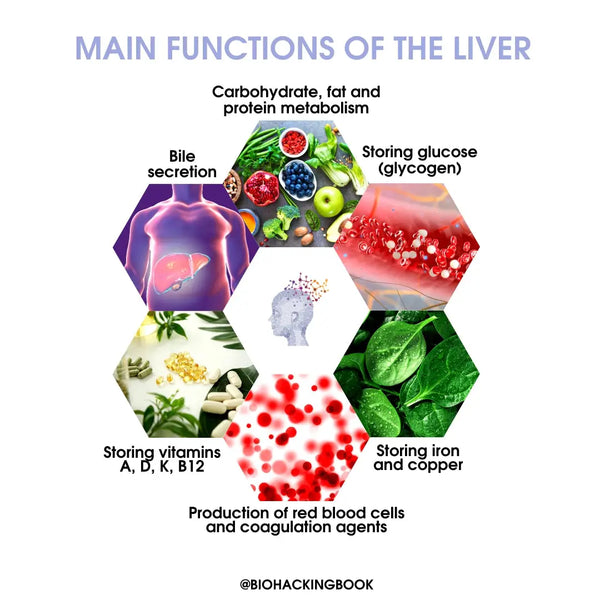
Funzioni di pulizia e difesa:
- Scompone diversi ormoni (tra cui l'insulina)
- Scompone e neutralizza le tossine (disintossicazione)
- Rimuove (attraverso l'urina) la bilirubina rilasciata dai globuli rossi
Malattie del fegato e indice del fegato grasso
Mortalità legata alle malattie del fegato sono triplicati tra il 1970 e il 2010. E nell'ultimo decennio soprattutto la mortalità causata dalla malattia epatica non alcolica è aumentata drammaticamente sia negli Stati Uniti che in Europa. La cultura del lavoro stressante di oggi, l'uso di alcol, una dieta problematica e altri fattori di stress ambientale hanno portato a una compromissione della funzione epatica in molti individui. L'obesità addominale, in particolare, contribuisce allo sviluppo della malattia del fegato grasso.. È stato stimato che una circonferenza vita superiore a 100 cm negli uomini e a 90 cm nelle donne rappresenta una probabilità elevata di sviluppare una malattia del fegato grasso. indicatore di malattia del fegato grasso. I valori raccomandati di circonferenza vita sono inferiori a 94 cm per gli uomini e a 80 cm per le donne. Circa l'80% dei soggetti con IMC superiore a 30 presenta una malattia del fegato grasso. Il metodo più preciso per diagnosticare la malattia del fegato grasso è la biopsia epatica.
Per determinare la presenza di una malattia del fegato grasso non alcolica (NAFLD), la cosiddetta indice di fegato grasso (FLI), che tiene conto dell'indice di massa corporea (BMI), della circonferenza vita, dei livelli di trigliceridi nel sangue e dei livelli di gamma-glutamil-transferasi (GGT).
La formula utilizzata per calcolare l'FLI:
FLI = [e0,953 × ln (TG) + 0,139 × BMI + 0,718 × ln (GGT) + 0,053 × WC - 15,745/(1 + e0,953 × ln (TG) + 0,139 × BMI + 0,718 × ln (GGT) + 0,053 × WC - 15,745)] × 100
TG = trigliceridi nel sangue (mg/dL)
BMI = Indice di massa corporea
GGT = Gamma-glutamil transferasi nel sangue (U/I) WC = Circonferenza vita (cm)
Gli scienziati hanno determinato i seguenti punti di cut-off per la malattia del fegato grasso: per gli uomini, 46,9 o superiore; per le donne, 53,8 o superiore. In pratica, un valore inferiore a 30 esclude la malattia del fegato grasso, mentre un valore superiore a 60 è un indicatore certo della malattia. Il valore di FLI più elevato nelle donne si ritiene sia dovuto a all'effetto epatoprotettivo degli estrogeni.. Secondo una revisione completa, la FLI è lo strumento più preciso per la valutazione non invasiva della malattia del fegato grasso. Tuttavia, la semplice misurazione della circonferenza vita è quasi altrettanto accurata nel determinare la malattia del fegato grasso non alcolica.
Anche diversi farmaci hanno un ruolo significativo nello sviluppo del danno epatico. Sono stati segnalati più di 900 farmaci che possono causare danni al fegato.. La metà di tutti i casi di insufficienza epatica acuta sono causati da vari farmaci. Anche alcuni prodotti a base di erbe medicinali possono essere dannosi per il fegato.
Il fegato ha una sorprendente capacità di rigenerarsi. È infatti l'unico organo interno in grado di farlo. Anche quando il 75% del fegato è stato distrutto, può tornare a uno stato normale. La funzione epatica può essere sostenuta attraverso l'alimentazione. Si tratta di sostenere il sistema enzimatico del citocromo P450, che è centrale nella funzione di disintossicazione del fegato. Il sistema è costituito da due fasi distinte (1 e 2). Entrambe le fasi devono funzionare correttamente per mantenere la funzione di disintossicazione ottimale del fegato.
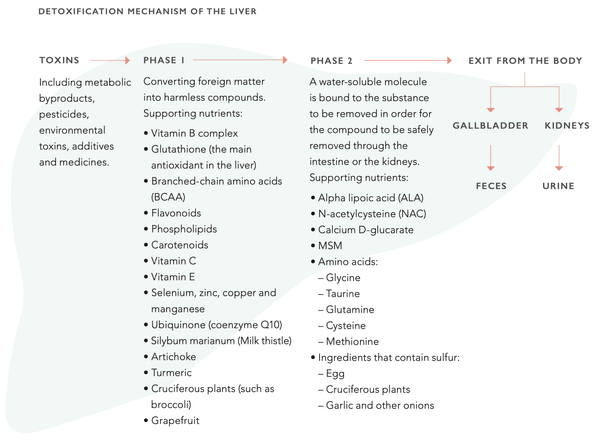
Misurare la funzione epatica con i biomarcatori ematici
Alanina aminotransferasi (S-ALT)
L'alanina aminotransferasi (ALT) è un enzima presente soprattutto negli epatociti (il fegato) e, in misura minore, nei reni. L'alanina aminotransferasi è presente anche nelle cellule muscolari, nel tessuto adiposo, nel cervello e nella prostata. L'enzima ALT catalizza il trasferimento di gruppi amminici dalla L-alanina all'alfa-chetoglutarato, producendo L-glutammato e piruvato. Questo processo chimico è fondamentale per il ciclo mitocondriale dell'acido citrico. Elevato ALT sono di solito indicativi di danni al fegato causati da varie malattie. - Quando le cellule epatiche sono danneggiate, l'alanina aminotransferasi viene rilasciata nella circolazione. I livelli di ALT negli epatociti sono 3.000 volte superiori a quelli del sangue.
I livelli di ALT possono essere elevati anche a causa dell'esercizio fisico intenso. (fino a una settimana dopo), consumo di alcol, epatite, celiachia, alcuni farmaci (come paracetamolo, statine e analgesici a base di oppiacei) e gravi ustioni. Moderati aumenti dei livelli di ALT si verificano anche in relazione a disordini metabolici come l'iperlipidemia, l'obesità e il diabete di tipo 2. In molti Paesi, i livelli di ALT vengono utilizzati per supporto alla diagnosi di sindrome metabolica.
Un aumento dei livelli di ALT è direttamente proporzionale alla presenza e alla gravità della sindrome metabolica. più alti sono i livelli di ALT, più è probabile e grave la sindrome metabolica.
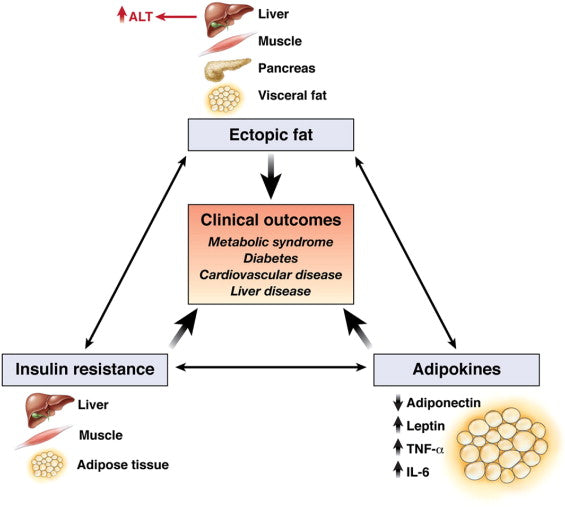
Immagine: Meccanismi che potrebbero spiegare perché il livello sierico di ALT può essere un biomarcatore di esiti cardiometabolici.
Fonte: Ioannou, G. N. (2008). Implicazioni degli elevati livelli sierici di alanina aminotransferasi: pensare al di fuori del fegato. Gastroenterologia 135 (6): 1851-1854.
Livelli di ALT estremamente elevati (10 volte il livello normale) sono solitamente causati da epatite acuta. Livelli elevati di ALT sono collegati a un aumento della mortalità. Livelli bassi di ALT (inferiori a 10) sono legati a una maggiore mortalità, soprattutto negli anziani. Livelli bassi di ALT possono anche essere associati a un'alterata funzionalità epatica.
Intervallo di riferimento tipico (S-ALT):
- Donne: inferiore a 35 U/I
- Uomini: inferiore a 50 U/I
I fattori dello stile di vita che riducono i livelli di ALT includono:
- Perdita di pesose l'individuo è in sovrappeso
- Dieta ipocalorica (con finalità di perdita di peso) in combinazione con olio d'oliva spremuto a freddo riduce rapidamente i livelli di ALT nei soggetti con malattia del fegato grasso non alcolica (NAFLD).
- Dieta relativamente a basso contenuto di carboidrati (inferiore al 35% / "Mediterraneo")
- Dieta senza glutine (in particolare per gli individui con non diagnosticati e/o celiachia non trattata)
-
Una persona affetta da celiachia i cui livelli di funzionalità epatica (comprese le ALT) sono elevati spesso riscontra che
questi livelli si normalizzano dopo alcuni mesi di dieta priva di glutine - Camminare e fare esercizi aerobici di base (in particolare per i soggetti con malattia epatica grassa non alcolica o steatoepatite non alcolica [NASH])
- Allenamento di forza a moderata intensità
- Caffè (e caffeina) possono inibire in qualche misura l'aumento dei livelli di ALT (più di 2 tazze al giorno rispetto a nessun caffè)
- I carotenoidi provenienti dagli alimenti riducono la malattia del fegato grasso e i livelli di ALT
- Ad esempio, la beta-criptoxantina e l'astaxantina, ma anche altri carotenoidi.
- Vitamina E come integratore alimentarein particolare per i soggetti con malattia del fegato grassa in fase avanzata e livelli di ALT leggermente elevati, nonché per individui con NAFLD, NASH, o CHC (epatite cronica C)
- Resveratrolo (500 mg/die) come integratore alimentare, in particolare per i soggetti con malattia epatica grassa avanzata
- Curcuma in polvere (fermentata) (3 g/giorno)
- N-acetilcisteina (NAC; 600 mg x2/die), in particolare per i soggetti con malattia del fegato grasso non alcolica
- acido alfa-lipoico (400 mg/die) e acido ursodesossicolico (300 mg/die)in particolare per i soggetti con malattia del fegato grasso non alcolica
- Estratto di foglie di carciofo (2.700 mg/die) come integratore alimentare, in particolare per i soggetti con steatoepatite o NAFLD
- L'estratto di foglie di carciofo può anche migliorare i livelli di colesterolo nel sangue (vedi sopra)
- La terapia probiotica può ridurre i livelli degli enzimi epatici in generale e promuovere il recupero dalla malattia del fegato grasso non alcolica
- I meccanismi comprendono la riduzione dei batteri nocivi, la riduzione della crescita batterica del piccolo intestino (SIBO), la rigenerazione del rivestimento intestinale e la regolazione del sistema immunitario.
Aspartato aminotransferasi (S-AST)
Cellule muscolari, globuli rossi, pancreas, reni e cervello. Esistono due isoenzimi AST geneticamente distinti: AST mitocondriale (mAST) e AST citosolica (cAST).. Aspartato aminotransferasi ha un ruolo importante nel metabolismo degli aminoacidi e degli acidi grassi. L'enzima AST catalizza il trasferimento di gruppi amminici dall'aspartato e dall'alfa-chetoglutarato, producendo ossalacetato e glutammato.. La reazione chimica funziona anche in senso opposto. L'ossalacetato ha un ruolo cruciale nel processo mitocondriale.
mitocondriale (ciclo dell'acido citrico), nel ciclo dell'urea e nella scomposizione e formazione del glucosio. La suddetta reazione richiede la vitamina B6 bioattiva (piridossal-5-fosfato) come cofattore.
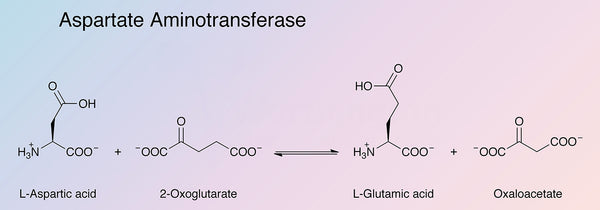
Fonte immagine: Worthington Biochemical.
I livelli di AST aumentano in relazione ai danni cellularie. Per questo motivo, viene utilizzata per valutare i danni al fegato o al muscolo cardiaco (il danno al muscolo cardiaco viene ora valutato prevalentemente con varie troponine, di solito la troponina-T). I livelli di AST possono aumentare anche a causa di alcuni farmaci (paracetamolo e statine), chemioterapia, esercizio fisico intenso e rabdomiolisi, pancreatite acuta o arresto cardiaco.
Bassi livelli di AST si verificano talvolta in relazione alla carenza di vitamina B6. L'AST può essere elevata anche in caso di colestasi (ostruzione del dotto biliare) o di vari tumori e cancri del fegato. L'epatite virale acuta spesso causa livelli di AST 10 volte superiori al normale..
Livelli elevati di AST possono anche essere un fattore di rischio per il futuro diabete di tipo 2.. Questo è particolarmente vero se anche i livelli di ALT sono elevati. I soggetti di peso normale con insulino-resistenza spesso presentano anche livelli elevati di ALT ma non di AST. Il rapporto AST/ALT è inferiore a 1.
Il rapporto AST/ALT (Rapporto De Ritis) ) può essere utilizzato per analizzare un aumento dei livelli di AST: se il rapporto è elevato, l'aumento è solitamente causato da tessuti esterni al fegato. Di solito il rapporto AST/ALT è leggermente superiore a 1. Il rapporto più alto (superiore a 2) di solito riguarda l'epatite alcolica. Le epatiti virali, indotte da farmaci o
epatite autoimmune comportano un rapporto AST/ALT inferiore a 1.
Intervallo di riferimento tipico (S-AST):
- Donne: 15-35 U/l
- Uomini: 15-45 U/l
I fattori nutrizionali che riducono i livelli di AST includono
- Un forte consumo di caffè (≥ 3 tazze al giorno) è legato a una riduzione dei livelli di AST.indipendentemente dal contenuto di caffeina
- Estratto di silimarina (cardo mariano; 200 mg x 3/die), in particolare per i soggetti con diabete di tipo 2
- Silimarina può riparare i danni al fegato ed è generalmente ben tollerata
- Estratto di tè verde (500 mg/giorno), in particolare per i soggetti affetti da malattia del fegato grasso non alcolica
- Una meta-analisi completa sui test condotti sui ratti e sull'uomo suggerisce che estratto di curcumina (dosaggio ≥ 1.000 mg/giorno) protegge il fegato dai danni e riduce i livelli di AST
-
Curcuma in polvere (3 g/giorno)431
- Acido alfa-lipoico (400 mg/die) e acido ursodesossicolico (300 mg/die)in particolare per i soggetti con malattia del fegato grassa non alcolica.
- L'acido alfa-lipoico (1.200 mg/die) riduce i livelli di ALT e AST nei soggetti obesi con NAFLD
Gamma-Glutamil Transferasi (GGT)
La gamma-glutamil transferasi (GGT) è un enzima presente soprattutto nel fegato, ma anche nei reni, nel pancreas e nell'intestino. La funzione principale della GGT è la scomposizione e il riciclo del glutatione. La GGT è anche coinvolta nella scomposizione di molti farmaci e tossine.nella formazione di aminoacidi e nella conversione di molecole infiammatorie in altre molecole.
Livelli elevati di GGT si verificano prevalentemente in relazione a malattie del fegato (epatite o cirrosi), ma anche con insufficienza cardiaca, ictus, aterosclerosi, diabete, anoressia, ipertiroidismo, cancro o pancreatite. La causa più comune di valori elevati di GGT è l'abuso di alcol. Anche piccole quantità di alcol possono aumentare i livelli di GGT.
Livelli elevati di GGT si verificano anche in circa la metà dei casi di malattia del fegato grasso non alcolica (NAFLD, vedi sopra). In questi casi i livelli sono 2-3 volte superiori alla norma. Anche molti farmaci possono aumentare i livelli di GGT. Tra questi vi sono gli antinfiammatori (FANS), le statine, gli antibiotici, gli antimicotici, gli SSRI e i bloccanti H2. Anche le tossine ambientali possono aumentare i livelli di GGT. Livelli elevati di GGT sono collegati a un aumento della mortalità. Anche bassi livelli di glutatione possono aumentare i livelli di GGT, indicando che i livelli di GGT sono indicativi dello stress ossidativo a livello cellulare.. Bassi livelli di GGT si verificano in genere solo in relazione alla colestasi intraepatica familiare.
Livelli elevati di GGT sono anche un fattore di rischio indipendente per il diabete di tipo 2. (insieme alle ALT) nonché un marker predittivo precoce di aterosclerosi, insufficienza cardiaca, arteriosclerosi, diabete gestazionale e varie malattie del fegato.
L'aumento dei livelli di GGT indotto dall'alcol può essere controllato con antiossidanti a base di carotenoidi come licopene, alfa e beta-carotene e beta-criptoxantina. Secondo i ricercatori, la GGT potrebbe essere un segnale precoce dello stress ossidativo nell'organismo. La forma attiva dell'ubichinone, Ubiquinolo
(150 mg al giorno), ha dimostrato di avere un effetto significativo nel ridurre lo stress ossidativo e i livelli di GGT.
Intervallo di riferimento tipico (S-GT):
- Donne: inferiore a 40 U/I
- Uomini: inferiore a 60 U/I
I fattori dello stile di vita che riducono i livelli di GGT sono
- Riduzione dell'uso di alcolici
- Carotenoidi e Ubiquinolo (vedi sopra)
- Evitare i metalli pesanti, gli insetticidi e altre sostanze inquinanti.
- Bere caffè (in particolare per uomini che fanno uso di alcol)
- Olio di pesce (dose terapeutica, 4 g/giorno)
- Curcumina e curcuma
- Il consumo di verdura, bacche e frutta è legato a una riduzione dei livelli di GGT
Conclusione
Si può fare molto per la salute del fegato in termini di stile di vita. Ma all'inizio si raccomanda di eseguire almeno questi tre test sui biomarcatori epatici per valutare le condizioni del fegato. E ancora meglio sarebbe eseguire questi test più volte e con regolarità.

Per saperne di più sull'ottimizzazione delle analisi del sangue QUI!
///
Come sostenete il vostro fegato? Ditecelo nei commenti!
Questo articolo fa parte del programma unico Corso online "Ottimizza i tuoi risultati di laboratorio creato dal Dr. Sovijärvi. Scoprite di più sul corso e partecipate!





