Laten we eerlijk zijn: we zijn allemaal wel eens in de situatie geweest waarin je bloedonderzoek laat doen door je arts en alles wat je krijgt is: "alles ziet er goed uit, alles binnen de referentiewaarden". Maar meestal is dat het. Geen aanvullend advies over de levensstijl, geen opmerkingen over de specifieke resultaten, en alles wat je kreeg was de conclusie dat je niet acuut ziek bent.
Ik wil een concreet voorbeeld met je delen van waarom het krijgen van alleen een typische "alles binnen de referentiewaarden"-antwoord vaak niet genoeg is. Bijvoorbeeld, je zou grensdiabetes kunnen hebben, ontwikkelende insulineresistentie, en een kans om metabool syndroom te ontwikkelen.
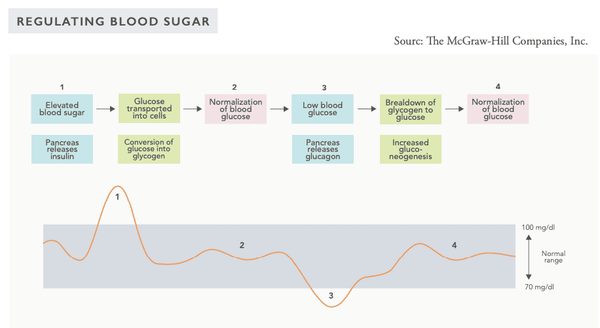
Laten we glucose bekijken.
Het regulatiemechanisme van de bloedsuikerspiegel in het lichaam is een zeer geavanceerd systeem dat wordt beïnvloed door verschillende hormonen die door inwendige organen worden afgescheiden. Het bloedsuiker niveau wordt gereguleerd door een zogenaamd negatief feedbacksysteem – dit systeem probeert het lichaam in een staat van systemische homeostase, d.w.z. een stabiele evenwichtstoestand.
Wanneer het bloedsuiker niveau hoog is, worden pulseringen van hormonen zoals insuline in de circulatie afgescheiden, waardoor het bloedsuiker niveau daalt. Omgekeerd, wanneer het bloedsuiker niveau laag is, worden glucagon en andere hormonen in de circulatie afgescheiden om het bloedsuiker niveau te verhogen.
De systematische monitoring van het bloedsuiker niveau vindt plaats in de bèta-cellen van de eilandjes van Langerhans in de alvleesklier evenals de glucose-gevoelige neuronen van de hypothalamus in de hersenen.
Slaapgebrek heeft een significante impact op de regulatie van bloedsuiker. Significant slaapgebrek (vier uur slaap per nacht) gedurende slechts een week verstoort het gebruik van glucose voor energie en verhoogt de nuchtere bloedsuiker. Het is ook een predisponerende factor voor suikerstofwisselingsstoornissen (pre-diabetes). Volgens een studie, individuen die minder dan 6,5 uur per nacht slapen hebben tot 40 % lagere insulinegevoeligheid vergeleken met degenen die een normale hoeveelheid (7–8 uur) slaap per nacht krijgen. Verstoorde insulinegevoeligheid is een predisponerende factor voor bloedsuikerspiegels, obesitas en type 2 diabetes.
WELKE MERKEN ZIJN NODIG VOOR TOTALE GLUCOSE HOMEOSTASE?
NUCHTERE BLOEDSUIKER (FPG)
Glucose is de primaire energiebron voor cellen. De glucose niveaus in het plasma weerspiegelen de glucose-inname uit voedsel, de afbraak van lever- en spierglycogeen en de glucose die via gluconeogenese wordt geproduceerd. Hoge niveaus van nuchtere glucose kunnen worden veroorzaakt door insulineresistentie, ernstige acute stress of bepaalde ziekten. Glucocorticoïde medicijnen verhogen ook het glucose niveau. Lage niveaus van nuchtere glucose komen voor na enkele dagen vasten of in verband met bepaalde medische aandoeningen of overmatige insulinedoses.
– Referentiewaarde: 4–6 mmol/L
– Optimaal: 4.0–5.3 mmol/L
– Aanbevolen door de Life Extension Foundation: 4.0–4.7 mmol/L
GLYCATE HEMOGLOBINE A1C (HBA1C)
Het hemoglobine in rode bloedcellen wordt geglyceerd door de glucose die in het bloed aanwezig is. Geglyceerde hemoglobine niveaus vertegenwoordigen de gemiddelde bloedsuikerspiegels in de voorgaande 2–3 maanden. Als de glucose niveaus gedurende deze periode verhoogd zijn geweest, zal de hemoglobine A1C-test ook hogere dan normale resultaten opleveren. Dit duidt op bloedsuiker dysregulatie, insulineresistentie of diabetes.
HbA1C-waarden kunnen ook worden beïnvloed door individuele factoren, met name met voeding, wat de resultaten enigszins kan vertekenen. Een studie vond dat de levensduur van rode bloedcellen bij diabetici slechts 81 dagen was, terwijl dit voor niet-diabetici 146 dagen was. Hoe langer de levensduur van de rode bloedcel, hoe meer het glucose bindt (geglyceerd wordt). Dit kan de waarden onevenredig verhogen zonder insulineresistentie of pre-diabetes aan te geven. Dit kan relevant zijn in gevallen waar de nuchtere bloedsuiker en nuchtere insuline niveaus optimaal zijn, terwijl het HbA1C-niveau verrassend hoog is.
– Normaal: 20–42 mmol/L / 4.0%–6.0%
– Optimaal: 20–34 mmol/L / 4.0%–5.3%
NUCHTERE INSULINE
Insuline is een hormoon dat wordt geproduceerd en afgescheiden door de bèta-cellen in de alvleesklier. Het lichaam scheidt insuline uit als reactie op verhoogde bloedsuikerspiegels die worden veroorzaakt door eten of de afscheiding van cortisol als gevolg van verhoogde stress. Insuline verhoogt de glucoseabsorptie en -opslag en de synthese van vetzuren en eiwitten, terwijl het de afbraak van eiwitten en vetzuren remt.
Insuline remt lipolyse of de afbraak van vet in energie. Als de opgeslagen insulineniveaus in het lichaam consistent verhoogd zijn, worden de vetzuren die in het bloed circuleren opgeslagen in het vetweefsel. Dit wordt lipogenese genoemd. In het bijzonder wordt de afscheiding van insuline gestimuleerd door hoge bloedsuikerspiegels en een koolhydraatrijk dieet. Overvloedige eiwitinname verhoogt ook de insulineafscheiding. Vanwege deze factoren zou het nuchtere insulinegehalte vrij laag moeten zijn, in de onderste helft van het referentiebereik. Referentiewaarde: 2.0–20 mIU/L
Referentiebereik: 2,0–20 mIU/L
HOMA-IR (INSULINEGEVOELIGHEID)
Homeostatic model assessment (HOMA) is een methode om de bèta-celfunctie van de alvleesklier en insulineresistentie (IR) te beoordelen op basis van de nuchtere bloedsuiker en insulineniveaus. HOMA is een veelgebruikte klinische en epidemiologische tool geworden. De gekalibreerde normale waarde in HOMA is één (1).
Door de interactie tussen nuchtere glucose en nuchtere insuline te berekenen, kan de bèta-celfunctie van de alvleesklier en de insulinegevoeligheid van het lichaam worden beoordeeld. De insulinegevoeligheid hangt af van hoeveel insuline moet worden afgescheiden om een bepaalde hoeveelheid glucose op te slaan. Insulinegevoeligheid is aanwezig wanneer slechts een kleine hoeveelheid insuline nodig is om een bepaalde hoeveelheid glucose in cellen op te slaan. Omgekeerd is insulineresistentie aanwezig wanneer meer insuline nodig is om een equivalente hoeveelheid glucose op te slaan.
Maar laten we iets dieper ingaan op de levensstijlfactoren die de bloedsuikerhomeostase beïnvloeden…
Levensstijlkeuzes die de insulinegevoeligheid verbeteren zijn:
- Voldoende slaap krijgen
- Regelmatige lichaamsbeweging (met name krachttraining en hoogintensieve training)
– Het combineren van aerobe oefeningen en krachttraining is de meest effectieve manier om de insulinegevoeligheid te verbeteren - Stressmanagement en stress verminderen
- Gewichtsverlies (met name rond de taille)
- Rijke inname van oplosbare vezels uit voedsel
- Meer kleurrijke groenten, bessen en fruit eten (met name donkere bessen zoals bosbessen en zwarte bessen)
- Kruiden en specerijen gebruiken in de keuken
- De inname van koolhydraten, met name suikers, verminderen
- Regelmatig vasten en intermitterend vasten
- Overmatig zitten vermijden
- Verwerkte plantaardige oliën en transvetten uit het dieet elimineren
- Bepaalde voedingssupplementen kunnen de insulinegevoeligheid verbeteren (in detail behandeld in de cursus!)
Zoals je hierboven kunt zien, is de regulatie van de glucosemetabolisme behoorlijk complex, en het meten van alleen je bloedsuikerspiegels zal niet onthullen wat de algehele glucosehomeostase van je lichaam is.
Wil je beter begrijpen wat er in je lichaam gebeurt? Kom en doe met ons mee in deze unieke online leer cursus! De aanbieding is slechts een paar dagen geldig. En er is simpelweg geen risico, we hebben een 30-dagen geld-terug-garantie.
Voor uw gezondheid, Dr. Olli Sovijärvi, M.D.





