Is het de moeite waard om alcohol te vermijden? Verbetert het eten van lever de leverfunctie? Helpen supplementen de leverfunctie? Lees meer in dit uitgebreide artikel!
De lever bevindt zich in de rechterbovenhoek van de buikholte, direct onder het middenrif, rechts van de maag. Daaronder ligt de galblaas. In vergelijking met andere inwendige organen heeft de lever een dubbele bloedtoevoer via de poortader en de leverarteriën. Dit duidt op het belang van de lever voor het hele systeem. De lever is ook een aanzienlijk orgaan - het weegt gemiddeld 1,5 kg. Meer dan 2.000 liter bloed stroomt er elke dag doorheen.
De lever bevat ook het galgangensysteem, dat de gal verzamelt die door de lever wordt geproduceerd. Galgangen verwijzen over het algemeen naar alle gangen waarlangs gal van de lever naar de galblaas en de twaalfvingerige darm stroomt.
Hoofdfuncties van de lever:
-
Koolhydraatmetabolisme:
- Produceert glucose uit aminozuren, melkzuur en glycerol
- Breekt glycogeen af tot glucose
- Vormt glycogeen uit glucose
-
Vettenmetabolisme:
- Oxideert vetzuren tot energie
- Produceert grote hoeveelheden cholesterol, fosfolipiden en lipoproteïnen (zoals LDL, HDL, VLDL)
- Eiwitmetabolisme:
- Breekt aminozuren af
- Converteert giftig ammoniak in ureum (ureumcyclus)
- Produceert bloedplasma-eiwitten (inclusief albumine)
- Produceert aminozuren en zet deze om in andere verbindingen
- Galafscheiding
- Productie van rode bloedcellen en stollingsfactoren
- Opslag van glucose (glycogeen / 10% van het totale gewicht van de lever), vetoplosbare vitamines (A, D, K) en vitamine B12, ijzer en koper
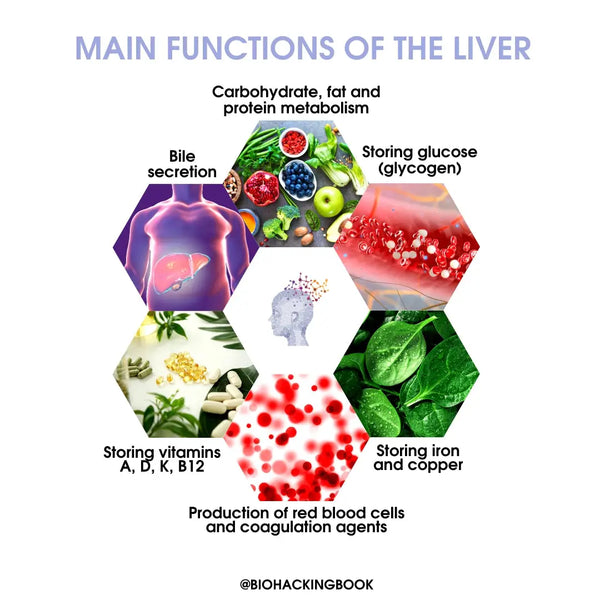
Reinigings- en verdedigingsfuncties:
- Breekt verschillende hormonen af (inclusief insuline)
- Breekt toxines af en neutraliseert deze (detoxificatie)
- Verwijdert (via urine) bilirubine die door rode bloedcellen wordt vrijgegeven
Leverziekten en vetleverindex
De mortaliteit gerelateerd aan leverziekten is tussen 1970 en 2010 verdrievoudigd. En in het afgelopen decennium is vooral de mortaliteit door niet-alcoholische leverziekten dramatisch toegenomen zowel in de VS als in Europa. De stressvolle werkcultuur van vandaag, alcoholgebruik, problematische voeding en andere omgevingsstressoren hebben geleid tot een verminderde leverfunctie bij veel individuen. Buikobesitas draagt in het bijzonder bij aan de ontwikkeling van leververvetting. Het is geschat dat een tailleomtrek van meer dan 100 cm bij mannen en 90 cm bij vrouwen een zeer waarschijnlijke indicator van leververvetting is. Aanbevolen tailleomtrek cijfers zijn minder dan 94 cm voor mannen en minder dan 80 cm voor vrouwen. Ongeveer 80 % van de individuen met een BMI van meer dan 30 heeft leververvetting. De meest nauwkeurige methode om leververvetting te diagnosticeren is door middel van een leverbiopsie.
Om de aanwezigheid van niet-alcoholische leververvetting (NAFLD) vast te stellen, kan de zogenaamde vetleverindex (FLI) worden gebruikt, waarbij rekening wordt gehouden met de body mass index (BMI), tailleomtrek, bloedtriglycerideniveaus en gamma-glutamyltransferase (GGT) niveaus.
De formule die wordt gebruikt om FLI te berekenen:
FLI = [e0.953 × ln (TG) + 0.139 × BMI + 0.718 × ln (GGT) + 0.053 × WC - 15.745/(1 + e0.953 × ln (TG) + 0.139 × BMI + 0.718 × ln (GGT) + 0.053 × WC - 15.745)] × 100
TG = Triglyceriden in bloed (mg/dL)
BMI = Body mass index
GGT = Gamma-glutamyltransferase in bloed (U/I) WC = Tailleomtrek (cm)
Wetenschappers hebben de volgende grenswaarden voor leververvetting vastgesteld: voor mannen, 46,9 of meer; voor vrouwen, 53,8 of meer. In de praktijk, een waarde van minder dan 30 sluit leververvetting uit, terwijl een waarde van meer dan 60 een zekere indicator van de ziekte is. De hogere FLI-waarde bij vrouwen wordt verondersteld te wijten aan het leverbeschermende effect van oestrogeen. Volgens een uitgebreide review is FLI het meest nauwkeurige hulpmiddel voor de niet-invasieve beoordeling van leververvetting. Echter, simply het meten van de tailleomtrek is bijna net zo nauwkeurig bij het bepalen van niet-alcoholische leververvetting.
Verschillende medicijnen spelen ook een significante rol in de ontwikkeling van leverschade. Meer dan 900 medicijnen zijn gerapporteerd die leverschade veroorzaken. De helft van alle acute gevallen van leverfalen wordt veroorzaakt door verschillende medicijnen. Sommige medicinale kruidenproducten kunnen ook schadelijk zijn voor de lever.
De lever heeft een verbazingwekkend vermogen om te regenereren. Inderdaad, het is het enige inwendige orgaan dat dat kan. Zelfs wanneer 75 % van de lever is vernietigd, kan het terugkeren naar een normale staat. De leverfunctie kan worden ondersteund door middel van voeding. Dit houdt in dat het cytochroom P450-enzymesysteem wordt ondersteund, dat centraal staat in de detoxificatiefunctie van de lever. Het systeem bestaat uit twee verschillende fasen (1 en 2). Beide fasen moeten soepel verlopen om de optimale detoxificatiefunctie van de lever te behouden.
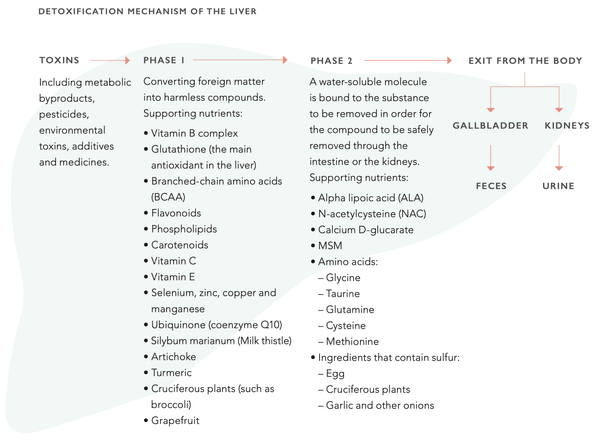
De leverfunctie meten met bloedbiomarkers
Alanine aminotransferase (S-ALT)
Alanine aminotransferase (ALT) is een enzym dat het meest voorkomt in hepatocyten (de lever) en in mindere mate in de nieren. Alanine aminotransferase komt ook voor in spiercellen, vetweefsel, de hersenen en de prostaat. Het ALT-enzym katalyseert de overdracht van aminogroepen van L-alanine naar alfa-ketoglutaraat, wat L-glutamaat en pyruvaat produceert. Dit chemische proces is cruciaal voor de mitochondriale citroenzuurcyclus. Verhoogde ALT-niveaus zijn meestal indicatief voor leverschade veroorzaakt door verschillende ziekten – wanneer levercellen beschadigd raken, wordt alanine aminotransferase in de circulatie vrijgegeven. De ALT-niveaus in hepatocyten zijn 3.000 keer hoger dan in het bloed.
ALT-niveaus kunnen ook verhoogd zijn door zware inspanning (tot een week daarna), alcoholgebruik, hepatitis, coeliakie, bepaalde medicijnen (zoals paracetamol, statines en opiaat-gebaseerde pijnstillers), en ernstige brandwonden. Gemiddelde verhogingen van ALT-niveaus komen ook voor in verband met metabole aandoeningen zoals hyperlipidemie, obesitas en type 2 diabetes. In veel landen worden de ALT-niveaus gebruikt om de diagnose van metabool syndroom te ondersteunen.
Een verhoging van de ALT-niveaus is recht evenredig met de frequentie en ernst van het metabole syndroom – hoe hoger de ALT-niveaus, hoe waarschijnlijker en ernstiger het metabole syndroom.
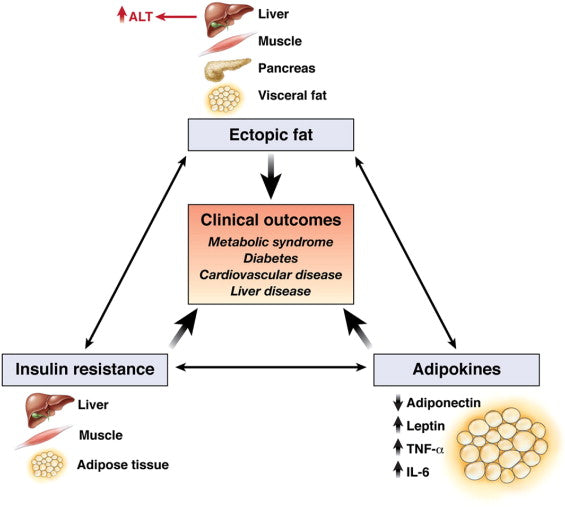
Afbeelding: Mechanismen die kunnen verklaren waarom het serum ALT-niveau ook een biomarker kan zijn voor cardiometabole uitkomsten.
Bron: Ioannou, G. N. (2008). Gevolgen van verhoogde serum alanine aminotransferase-niveaus: denk buiten de lever. Gastroenterologie 135 (6): 1851-1854.
Extreem hoge ALT-niveaus (10x het normale niveau) worden meestal veroorzaakt door acute hepatitis. Verhoogde ALT-niveaus zijn gekoppeld aan een verhoogde mortaliteit. Lage ALT-niveaus (onder 10) zijn gekoppeld aan een hogere mortaliteit, vooral bij ouderen. Lage ALT-niveaus kunnen ook optreden in verband met verminderde leverfunctie.
Typische referentiewaarde (S-ALT):
- Vrouwen: onder 35 U/I
- Mannen: onder 50 U/I
Levensstijlfactoren die ALT-niveaus verlagen zijn onder andere:
- Gewichtsverlies, als de persoon overgewicht heeft
- Hypocalorisch dieet (met een gewichtsverliesdoel) in combinatie met koudgeperste olijfolie zal snel ALT-niveaus verlagen bij personen met niet-alcoholische leververvetting (NAFLD)
- Relatief koolhydraatarm dieet (onder 35 % / “Mediterraan”)
- Glutenvrij dieet (bijzonder voor individuen met niet-gediagnosticeerde en/of ongediagnosticeerde coeliakie)
-
Een persoon met coeliakie wiens leverfunctie-niveaus (incl. ALT) verhoogd zijn, zal vaak merken dat
deze niveaus genormaliseerd worden na een paar maanden van het volgen van een glutenvrij dieet. - Wandelen en basis aerobe oefeningen (bijzonder voor individuen met niet-alcoholische leververvetting of niet-alcoholische steatohepatitis [NASH])
- Krachttraining van gemiddelde intensiteit
- Koffie (en cafeïne) kan de stijging van ALT-niveaus tot op zekere hoogte remmen (meer dan 2 kopjes per dag vs. geen koffie)
- Carotenoïden uit voedsel verminderen leververvetting en ALT-niveaus
- Bijvoorbeeld, beta-cryptoxanthine en astaxanthine, evenals andere carotenoïden
- Vitamine E als voedingssupplement, vooral voor individuen met gevorderde leververvetting en licht verhoogde ALT-niveaus, evenals individuen met NAFLD, NASH, of CHC (chronische hepatitis C)
- Resveratrol (500 mg/dag) als voedingssupplement, bijzonder voor individuen met gevorderde leververvetting
- Poeder (gefermenteerde) kurkuma (3 g/dag)
- N-acetylcysteïne (NAC; 600 mg x2/dag), bijzonder voor individuen met niet-alcoholische leververvetting
- Alfa-liponzuur (400 mg/dag) en ursodeoxycholzuur (300 mg/dag), bijzonder voor individuen met niet-alcoholische leververvetting
- Artisjokbladextract (2.700 mg/dag) als voedingssupplement, bijzonder voor individuen met steatohepatitis of NAFLD
- Probiotische therapie kan de leverenzymniveaus in het algemeen verlagen en het herstel van niet-alcoholische leververvetting bevorderen
- De mechanismen omvatten het verminderen van schadelijke bacteriën, het verminderen van overgroei van bacteriën in de dunne darm (SIBO), regeneratie van de darmwand en regulatie van het immuunsysteem
Aspartaataminotransferase (S-AST)
Spiercellen, rode bloedcellen, alvleesklier, nieren en de hersenen. Er zijn twee genetisch verschillende AST-iso-enzymen: mitochondriale AST (mAST) en cytosolische AST (cAST). Aspartaataminotransferase speelt een belangrijke rol in het metabolisme van aminozuren en vetzuren. Het AST-enzym katalyseert de overdracht van aminogroepen van aspartaat en alfa-ketoglutaraat, wat oxaloacetaat en glutamaat produceert. De chemische reactie werkt ook in de tegenovergestelde richting. Oxaloacetaat speelt een cruciale rol in de mitochondriale
energieproductie (citroenzuurcyclus), ureumcyclus, en de afbraak en vorming van glucose. De hierboven genoemde reactie vereist bioactieve vitamine B6 (pyridoxal-5-fosfaat) als cofactor.
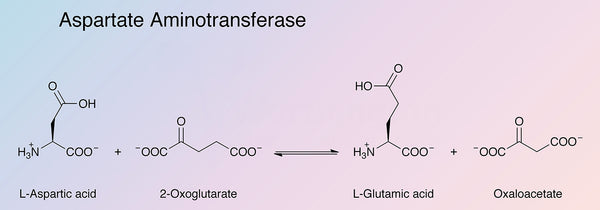
Afbeeldingsbron: Worthington Biochemical.
AST-niveaus nemen toe in verband met celbeschadiging. Vanwege dit wordt het gebruikt om schade aan de lever of hartspier te beoordelen (schade aan de hartspier wordt nu voornamelijk beoordeeld met behulp van verschillende troponines, meestal troponine-T). AST-niveaus kunnen ook toenemen door bepaalde medicijnen (Paracetamol en statines), chemotherapie, zware oefening en rhabdomyolyse, acute pancreatitis of hartstilstand.
Lage AST-niveaus komen soms voor in verband met vitamine B6-tekort. AST kan ook verhoogd zijn in verband met cholestase (galwegobstructie) of verschillende levertumoren en -kankers. Acute virale hepatitis veroorzaakt vaak AST-niveaus die 10 keer hoger zijn dan normaal.
Verhoogde AST-niveaus kunnen ook een risicofactor zijn voor toekomstige type 2 diabetes. Dit is vooral waar als de ALT-niveaus ook verhoogd zijn. Normaalgewichtige individuen met insulineresistentie hebben vaak ook verhoogde ALT-niveaus, maar niet AST. De AST/ALT-verhouding is onder 1.
De AST/ALT-verhouding (De Ritis-verhouding) kan worden gebruikt om een toename van AST-niveaus te analyseren – als de verhouding hoog is, wordt de toename meestal veroorzaakt door weefsels buiten de lever. Gewoonlijk is de AST/ALT-verhouding iets boven 1. De hoogste verhouding (boven 2) houdt meestal verband met alcoholische hepatitis. Virale, door medicijnen geïnduceerde of
auto-immuunhepatitis houdt een AST/ALT-verhouding onder 1 in.
Typische referentiewaarde (S-AST):
- Vrouwen: 15–35 U/l
- Mannen: 15–45 U/l
Voedingsfactoren die AST-niveaus verlagen zijn onder andere:
- Zware koffieconsumptie (≥ 3 kopjes per dag) is gekoppeld aan lagere AST-niveaus, ongeacht het cafeïnegehalte
- Silymarin-extract (melkdistel; 200 mg x 3/dag), vooral voor individuen met type 2 diabetes
- Silymarin kan leverschade herstellen en wordt over het algemeen goed verdragen
- Groene thee-extract (500 mg/dag), bijzonder voor individuen met niet-alcoholische leververvetting
- Een uitgebreide meta-analyse van rat- en humane tests suggereert dat curcumine-extract (dosering ≥ 1.000 mg/dag) de lever beschermt tegen schade en AST-niveaus verlaagt
-
Poederkurkuma (3 g/dag)431
- Alfa-liponzuur (400 mg/dag) en ursodeoxycholzuur (300 mg/dag), vooral voor individuen met niet-alcoholische leververvetting
- Alfa-liponzuur (1.200 mg/dag) verlaagt ALT- en AST-niveaus bij obese individuen met NAFLD
Gamma-Glutamyl Transferase (GGT)
Gamma-glutamyltransferase (GGT) is een enzym dat voornamelijk in de lever voorkomt, maar ook in de nieren, alvleesklier en darmen. De belangrijkste functie van GGT is de afbraak en recycling van glutathion. GGT is ook betrokken bij de afbraak van veel medicijnen en toxines, de vorming van aminozuren en de omzetting van ontstekingsmoleculen in andere moleculen.
Verhoogde GGT-niveaus komen voornamelijk voor in verband met leverziekten (hepatitis of cirrose), maar ook bij hartfalen, beroerte, atherosclerose, diabetes, anorexia, hyperthyreoïdie, kanker of pancreatitis. De meest voorkomende oorzaak van hoge GGT-waarden is alcoholmisbruik. Zelfs kleine hoeveelheden alcohol kunnen de GGT-niveaus verhogen.
Verhoogde GGT-niveaus komen ook voor in ongeveer de helft van alle gevallen van niet-alcoholische leververvetting (NAFLD, zie hierboven). In dergelijke gevallen zijn de niveaus 2–3 keer hoger dan normaal. Veel medicijnen kunnen ook de GGT-niveaus verhogen. Deze omvatten ontstekingsremmende medicijnen (NSAID's), statines, antibiotica, schimmelbestrijders, SSRI's en H2-blokkers. Omgevingsgifstoffen kunnen ook de GGT-niveaus verhogen. Verhoogde GGT-niveaus zijn gekoppeld aan een verhoogde mortaliteit. Lage glutathionniveaus kunnen ook de GGT-niveaus verhogen, wat aangeeft dat GGT-niveaus indicatief zijn voor oxidatieve stress op cellulair niveau. Lage GGT-niveaus komen doorgaans alleen voor in verband met familiaire intrahepatische cholestase.
Verhoogde GGT-niveaus zijn ook een onafhankelijke risicofactor voor type 2 diabetes (samen met ALT) alsook een vroeg voorspellende marker van atherosclerose, hartfalen, arteriosclerose, zwangerschapsdiabetes en verschillende leverziekten.
De door alcohol geïnduceerde verhoging van GGT-niveaus kan worden gecontroleerd met carotenoïde-gebaseerde antioxidanten zoals lycopeen, alfa- en beta-caroteen, en beta-cryptoxanthine. Volgens onderzoekers kan GGT inderdaad een vroeg teken zijn van oxidatieve stress in het lichaam. De actieve vorm van ubiquinon, Ubiquinol
(150 mg/dag), heeft een significante invloed aangetoond op het verminderen van oxidatieve stress en GGT-niveaus.
Typische referentiewaarde (S-GT):
- Vrouwen: onder 40 U/I
- Mannen: onder 60 U/I
Levensstijlfactoren die GGT-niveaus verlagen zijn onder andere:
- Verminderen van alcoholgebruik
- Carotenoïden en Ubiquinol (zie hierboven)
- Het vermijden van zware metalen en insecticiden evenals andere verontreinigingen
- Koffie drinken (bijzonder voor mannen die alcohol gebruiken)
- Visolie (een therapeutische dosis, 4 g/dag)
- Curcumine en kurkuma
- De consumptie van groenten, bessen en fruit is gekoppeld aan lagere GGT-niveaus
Conclusie
Er is veel dat je kunt doen voor je levergezondheid op levensstijlgebied. Maar in eerste instantie wordt sterk aanbevolen om ten minste deze drie leverbiomarker tests te doen en de toestand van je lever te evalueren. En nog beter zou zijn om deze tests meerdere keren en regelmatig te doen.

Leer meer over het optimaliseren van uw bloedonderzoek HIER!
///
Hoe ondersteun je je lever? Vertel het ons in de reacties!
Dit artikel maakt deel uit van de unieke Optimaliseer uw laboratoriumresultaten online cursus samengesteld door Dr. Sovijärvi. Leer hier meer over de cursus en doe mee!





