Seien wir ehrlich: Wir waren alle in der Situation, in der Sie Blutuntersuchungen von Ihrem Arzt erledigen lassen, und alles, was Sie bekommen, ist: "Alles sieht in Ordnung aus, alles in den Referenzbereichen". Aber normalerweise ist es das. Keine zusätzlichen Ratschläge für Lebensstil, keine Kommentare zu den spezifischen Ergebnissen, und alles, was Sie haben, war eine Schlussfolgerung, dass Sie nicht akut krank sind.
Ich möchte mit Ihnen ein konkretes Beispiel dafür teilen, warum die Antwort nicht oft genug ist, um nur ein typisches zu erhalten. Zum Beispiel haben Sie möglicherweise Grenze -Diabetes, entwickeln Insulinresistenz und die Möglichkeit, metabolisches Syndrom zu entwickeln.
Geben Sie Glukose ein.
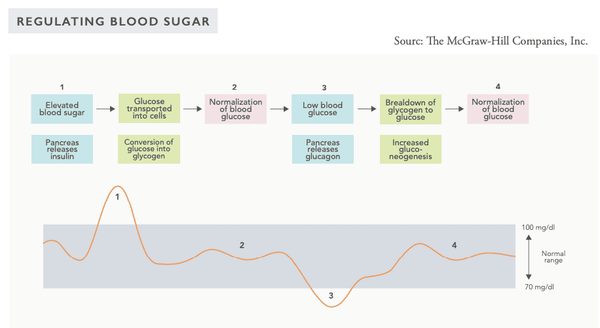
Der Blutzuckerregulierungsmechanismus des Körpers ist ein sehr ausgefeiltes System, das von mehreren Hormonen beeinflusst wird, die von inneren Organen sekretiert werden. Der Blutzuckerspiegel wird durch ein sogenanntes negatives Feedback-System reguliert-dieses System versucht, den Körper in einen systemischen Zustand zu bringen Homöostaseein stabiles Gleichgewicht.
Wenn der Blutzuckerspiegel hoch ist, werden die Pulsationen von Hormonen wie Insulin in die Kreislaufsekretion und senken den Blutzuckerspiegel ab. Umgekehrt, wenn der Blutzuckerspiegel niedrig ist, werden Glucagon und andere Hormone in die Zirkulation ausgeschieden, um den Blutzuckerspiegel zu erhöhen.
Die systemische Überwachung des Blutzuckerspiegels findet in der statt Beta-Zellen der Inseln von Langerhans in der Bauchspeicheldrüse sowie die Glukose-Sensing-Neuronen der Hypothalamus im Gehirn.
Schlafentzug wirkt sich erheblich auf die Blutzuckerregulierung aus. Die signifikant Schlafentscheidung (vier Stunden Schlaf pro Nacht) für nur eine Woche beeinträchtigt den Einsatz von Glukose für Energie und erhöht den Nüchternblutzucker. Es ist auch ein prädisponierender Faktor für Zuckerstoffwechselstörungen (Vordiabetes). Laut einer Studie, Personen, die weniger als 6,5 Stunden pro Nacht schlafen Im Vergleich zu denen, die eine normale Menge (7–8 Stunden) Schlaf pro Nacht erhalten. Beeinträchtigte Insulinempfindlichkeit ist ein prädisponierender Faktor für Blutzuckerschwankungen, Fettleibigkeit und Typ -2 -Diabetes.
Welche Marker werden für die totale Glukose -Homöostase benötigt?
Fastenblutzucker (FPG)
Glukose ist die primäre zelluläre Energiequelle. Die Glukosespiegel im Plasma spiegeln die Glukoseaufnahme aus Nahrung, den Abbau von Leber- und Muskelglykogen und die durch Glukoneogenese erzeugte Glucose wider. Ein hoher Nüchternglukosespiegel kann durch Insulinresistenz, schwerer akuter Stress oder bestimmte Krankheiten verursacht werden. Glukokortikoidmedikamente erhöhen auch den Glukosespiegel. Niedrige Nüchternglukose treten nach mehreren Tagen oder in Verbindung mit bestimmten Erkrankungen oder übermäßigen Insulin -Dosen auf.
- Referenzbereich: 4–6 mmol/l
- Optimal: 4,0–5,3 mmol/l
- Empfohlen von der Life Extension Foundation: 4,0–4,7 mmol/l
Glykiertes Hämoglobin A1C (Hba1c)
Das Hämoglobin in roten Blutkörperchen wird durch die im Blut vorhandene Glukose glykiert. Glykierte Hämoglobinspiegel repräsentieren den durchschnittlichen Blutzuckerspiegel innerhalb der vorangegangenen 2 bis 3 Monate. Wenn die Glukosespiegel in diesem Zeitraum erhöht wurden, produziert der Hämoglobin A1C -Test auch höher als die normalen Ergebnisse. Dies weist auf eine Blutzuckerdysregulation, Insulinresistenz oder Diabetes hin.
HbA1c -Werte können auch von individuellen Faktoren beeinflusst werden, insbesondere von der Ernährung, die die Ergebnisse etwas verzerren können. Eine Studie ergab, dass die Lebensdauer der roten Blutkörperchen bei Diabetikern nur 81 Tage betragte, während sie für Nicht-Diabetiker 146 Tage betrug. Je länger die Lebensdauer der roten Blutkörperchen ist, desto mehr bindet sie Glukose (wird glykiert). Dies kann die Werte unverhältnismäßig erhöhen, ohne dass Insulinresistenz oder Vordiabetes angegeben sind. Dies kann in Fällen relevant sein, in denen der nüchterne Blutzucker- und Nüchterninsulinspiegel optimal sind, aber der Hba1c -Spiegel ist überraschend hoch.
- Normal: 20–42 mmol / l / 4,0%–6,0%
- Optimal: 20–34 mmol / l / 4,0%–5,3%
Fasteninsulin
Insulin ist ein Hormon, das von den Beta-Zellen in der Bauchspeicheldrüse produziert und sekretiert wird. Der Körper sehnt Insulin als Reaktion auf erhöhten Blutzuckerspiegel aus, die durch das Essen oder die Sekretion von Cortisol aufgrund erhöhter Stress verursacht werden. Insulin erhöht die Glukoseabsorption und -speicher und die Synthese von Fettsäuren und Proteinen und hemmt gleichzeitig den Abbau von Proteinen und Fettsäuren.
Insulin hemmt die Lipolyse oder den Umbau von Fett in Energie. Wenn der gespeicherte Insulinspiegel des Körpers durchweg erhöht ist, werden die im Blut zirkulierenden Fettsäuren im Fettgewebe gespeichert. Dies wird als Lipogenese bezeichnet. Insbesondere, Die Sekretion von Insulin wird durch hohen Blutzuckerspiegel und eine kohlenhydratreiche Diät stimuliert. Die reichliche Proteinaufnahme erhöht auch die Insulinsekretion. Aufgrund dieser Faktoren sollte der Nüchterninsulinspiegel in der unteren Hälfte des Referenzbereichs recht niedrig sein. Hohe Insulinspiegel können auch ein prädisponierender Faktor für die in der Beschreibung des Hba1c -Wert diskutierten chronischen Krankheiten sein.
Referenzbereich: 2,0–20 miu/l
HOMA-IR (Insulinsensitivität)
Homöostatische Modellbewertung (HOMA) ist eine Methode zur Beurteilung der Beta -Zellfunktion der Bauchspeicheldrüse und der Insulinresistenz (IR) aus dem nüchternen Blutzucker- und Insulinspiegel. HOMA ist ein weit verbreitetes und global verwendetes klinisches und epidemiologisches Instrument geworden. Der kalibrierte Normalwert in Homa ist eins (1).
Durch die Berechnung der Wechselwirkung zwischen Nüchternglukose und Nüchterninsulin kann die Beta-Zell-Funktion der Bauchspeicheldrüse und die Insulinempfindlichkeit des Körpers bewertet werden. Die Insulinempfindlichkeit hängt davon ab, wie viel Insulin sekretiert werden muss, um eine bestimmte Menge an Glukose zu speichern. Insulinempfindlichkeit ist vorhanden, wenn nur eine kleine Menge Insulin benötigt wird, um eine bestimmte Menge an Glukose in Zellen zu speichern. Umgekehrt ist Insulinresistenz vorhanden, wenn mehr Insulin eine gleichwertige Menge an Glukose aufbewahrt.
Aber lassen Sie uns ein wenig tiefer in die Lebensstilfaktoren auswirken, die die Blutzuckerhomöostase beeinflussen…
Lebensstilauswahl Dies verbessert die Insulinempfindlichkeit::
- Ausreichend Schlaf bekommen
- Regelmäßige Bewegung (insbesondere Krafttraining und Training mit hoher Intensität)
- Die Kombination von Aerobic -Training und Krafttraining ist der effektivste Weg, um die Insulinsensitivität zu verbessern - Stressmanagement und Reduzierung von Stress
- Gewichtsverlust (insbesondere um die Taille)
- Reichliche Aufnahme löslicher Fasern aus Lebensmitteln
- Essen mehr buntes Gemüse, Beeren und Obst (insbesondere dunkle Beeren wie Blaubeeren und Schwarze Johannisbeeren) essen)
- Verwenden von Kräutern und Gewürzen beim Kochen
- Reduzierung der Aufnahme von Kohlenhydraten, insbesondere zu Zucker
- Regelmäßiges Fasten und intermittierendes Fasten
- Vermeiden übermäßiges Sitzen
- Beseitigen Sie verarbeitete Pflanzenöle und Transfette aus der Ernährung
- Bestimmte Nahrungsergänzungsmittel können die Insulinempfindlichkeit verbessern (im Verlauf ausführlich bedeckt!)
Wie Sie von oben sehen können, ist die Regulierung des Glukosestoffwechsels ziemlich komplex, und die Messung nur Ihres Blutzuckerspiegels zeigt die Gesamt -Glukose -Homöostase Ihres Körpers nicht.
Möchten Sie besser wissen, was in Ihrem Körper vor sich geht? Besuchen Sie uns in diesem einzigartigen Online -Lernkurs! Das Angebot gilt nur für ein paar Tage. Und es gibt einfach kein Risiko, wir haben eine 30-tägige Geld-Back-Garantie.
Für Ihre Gesundheit war Dr. Olli Sovijärvi, M.D.




