Lohnt es sich, Alkohol zu vermeiden? Verbessert die Leberleber die Leberfunktion? Helfen Nahrungsergänzungsmittel die Leberfunktion? Lesen Sie mehr in diesem umfangreichen Artikel!
Die Leber befindet sich in der oberen rechten Ecke der Bauchhöhle, unmittelbar unterhalb des Zwerchfells, rechts vom Magen. Darunter liegt die Gallenblase. Im Vergleich zu anderen inneren Organen hat die Leber eine doppelte Blutversorgung über die Portalvene und die Leberarterien. Dies ist ein Hinweis auf die Bedeutung der Leber für das gesamte System. Die Leber ist auch ein beträchtliches Organ - sie wiegt durchschnittlich 1,5 kg. Jeden Tag mehr als 2.000 Liter Blutfluss.
Die Leber enthält auch das Gallengangssystem, das die von der Leber erzeugte Galle sammelt. Gallengang verweisen im Allgemeinen auf alle Kanäle, durch die Galle von der Leber zur Gallenblase und zum Zwölffingerdarm fährt.
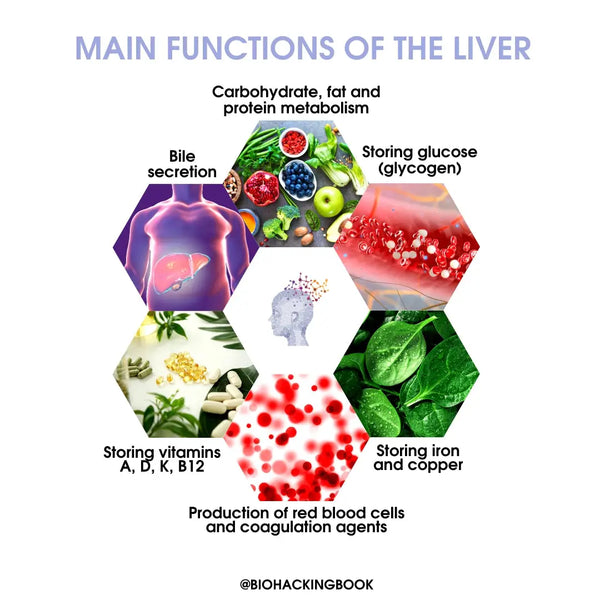
Hauptfunktionen der Leber:
-
Kohlenhydratstoffwechsel:
- Produziert Glucose aus Aminosäuren, Milchsäure und Glycerin
- Bricht Glykogen in Glukose zusammen
- Bildet Glykogen aus Glukose
-
Fettstoffwechsel:
- Oxidiert Fettsäuren in Energie
- Erzeugt große Mengen an Cholesterin, Phospholipiden und Lipoproteinen (wie LDL, HDL, VLDL)
- Proteinstoffwechsel:
- Bricht Aminosäuren ab
- Umwandle toxisches Ammoniak in Harnstoff (Harnstoffzyklus)
- Produziert Blutplasmaproteine (einschließlich Albumin)
- Erzeugt Aminosäuren und wandelt sie in andere Verbindungen um
- Gallensekretion
- Produktion von roten Blutkörperchen und Gerinnungsmitteln
- Lagern Sie Glukose (Glykogen / 10% des Gesamtgewichts der Leber), fettlösliche Vitamine (A, D, K) und Vitamin B12, Eisen und Kupfer
Reinigungs- und Verteidigungsfunktionen:
- Bricht mehrere Hormone ab (einschließlich Insulin)
- Bricht zusammen und neutralisiert Giftstoffe (Entgiftung)
- Entfernt (durch Urin) Bilirubin, die von roten Blutkörperchen freigesetzt werden
Lebererkrankungen und Fettleberindex
Mortalität im Zusammenhang mit Lebererkrankungen Die Preise verdreifachen sich zwischen 1970 und 2010. Und im letzten Jahrzehnt insbesondere nichtalkoholische Lebererkrankungen verursachte Mortalität hat dramatisch zugenommen sowohl in den USA als auch in Europa. Die stressige Arbeitskultur von heute, Alkoholkonsum, problematische Ernährung und andere Umweltstressoren haben bei vielen Personen zu einer beeinträchtigten Leberfunktion geführt. Insbesondere abdominale Fettleibigkeit trägt zur Entwicklung von Fettlebererkrankungen bei. Es wurde geschätzt, dass ein Taillenumfang von mehr als 100 cm bei Männern und 90 cm bei Frauen sehr wahrscheinlich ist Indikator für Fettlebererkrankungen. Die empfohlenen Taillenumfangszahlen betragen bei Männern weniger als 94 cm und für Frauen weniger als 80 cm. Ungefähr 80 % der Personen mit BMI von mehr als 30 haben eine Fettlebererkrankung. Die genaueste Methode zur Diagnose von Fettlebererkrankungen ist die Leberbiopsie.
Um das Vorhandensein einer nichtalkoholischen Fettlebererkrankung (NAFLD) zu bestimmen, ist der sogenannte sogenannte Fettleberindex (FLI) kann verwendet werden, berücksichtigt im Body Mass Index (BMI), Taillenumfang, Bluttriglyceridspiegel und Gamma-Glutamyltransferase (GGT).
Die Formel zur Berechnung von FLI:
Fli = [e0,953 × LN (TG) + 0,139 × BMI + 0,718 × LN (GGT) + 0,053 × WC - 15,745/(1 + e0,953 × LN (TG) + 0,139 × BMI + 0,718 × LN (GGT) + 0,053 × WC - 15,745)] × 100
TG = Triglycerid im Blut (mg/dl)
BMI = Body Mass Index
Ggt = gamma-glutamyltransferase in blut (u/i) WC = Taillenumfang (cm)
Wissenschaftler haben die folgenden Grenzwerte für die Fettlebererkrankung festgelegt: für Männer, 46,9 oder mehr; Für Frauen 53,8 oder mehr. In der Praxis, Ein Wert von weniger als 30 schließt die Fettlebererkrankung aus, während ein Wert von mehr als 60 ein bestimmter Indikator für die Krankheit ist. Der höhere FLI -Wert bei Frauen wird angenommen Aufgrund der Leberschutzwirkung von Östrogen. Laut einer umfassenden Übersicht ist FLI das genaueste Instrument für die nicht-invasive Bewertung der Fettlebererkrankung. Jedoch, Die einfache Messung des Taillenumfangs ist bei der Bestimmung der alkoholfreien Fettlebererkrankung fast genauso genau.
Verschiedene Medikamente spielen auch eine bedeutende Rolle bei der Entwicklung von Leberschäden. Es wurde berichtet, dass mehr als 900 Medikamente Leberschäden verursachen. Eine Hälfte aller akuten Fälle von Leberversagen wird durch verschiedene Medikamente verursacht. Einige medizinische Kräuterprodukte können auch für die Leber schädlich sein.
Die Leber hat eine erstaunliche Fähigkeit, sich zu regenerieren. In der Tat ist es das einzige interne Organ, das kann. Selbst wenn 75 % der Leber zerstört wurden, kann dies in einen normalen Zustand zurückkehren. Die Leberfunktion kann durch Ernährung unterstützt werden. Dies beinhaltet die Unterstützung des Cytochrom -P450 -Enzymsystems, das für die Leberentgiftungsfunktion von zentraler Bedeutung ist. Das System besteht aus zwei unterschiedlichen Phasen (1 und 2). Beide Phasen müssen reibungslos verlaufen, um die optimale Entgiftungsfunktion der Leber aufrechtzuerhalten.
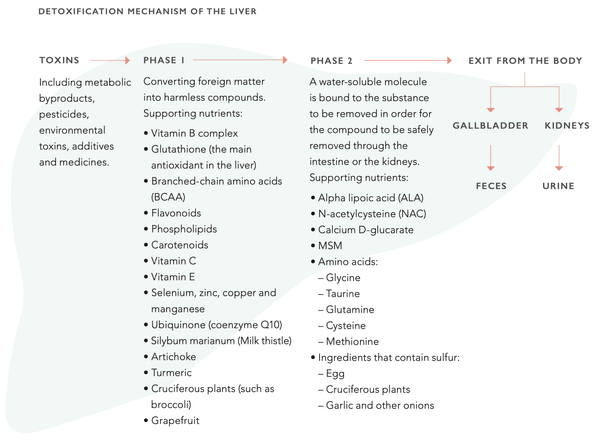
Messung der Leberfunktion mit Blutbiomarkern
Alanin Aminotransferase (S-Alt)
Alaninaminotransferase (ALT) ist ein Enzym, das am häufigsten in Hepatozyten (die Leber) und in geringerem Maße die Nieren vorkommt. Alaninaminotransferase tritt auch in Muskelzellen, Fettgewebe, Gehirn und Prostata auf. Das Alt-Enzym katalysiert die Übertragung von Aminogruppen von L-Alanin zu Alpha-Ketoglutarat, wodurch L-Glutamat und Pyruvat produziert werden. Dieser chemische Prozess ist für den mitochondrialen Zitronensäurezyklus von entscheidender Bedeutung. Erhöht ALT -Werte weist normalerweise auf Leberschäden hin, die durch verschiedene Krankheiten verursacht werden - Wenn Leberzellen beschädigt sind, wird Alaninaminotransferase in den Kreislauf freigesetzt. Die ALT -Werte in Hepatozyten sind 3.000 -mal höher als im Blut.
ALT -Werte können auch aufgrund starker Bewegung erhöht werden (für bis zu einer Woche danach), Alkoholkonsum, Hepatitis, Zöliakie, bestimmte Medikamente (wie Paracetamol, Statine und Opiatanalgetika) und schwere Verbrennungen. Mäßige Erhöhungen der ALT -Spiegel treten auch im Zusammenhang mit Stoffwechselstörungen wie Hyperlipidämie, Fettleibigkeit und Typ -2 -Diabetes auf. In vielen Ländern sind die ALT -Werte gewohnt stützen die Diagnose von metabolisches Syndrom.
Ein Anstieg der ALT -Spiegel ist direkt proportional zum Auftreten und Schweregrad des metabolischen Syndroms - Je höher die ALT -Werte, desto wahrscheinlicher und schwerer das metabolische Syndrom.
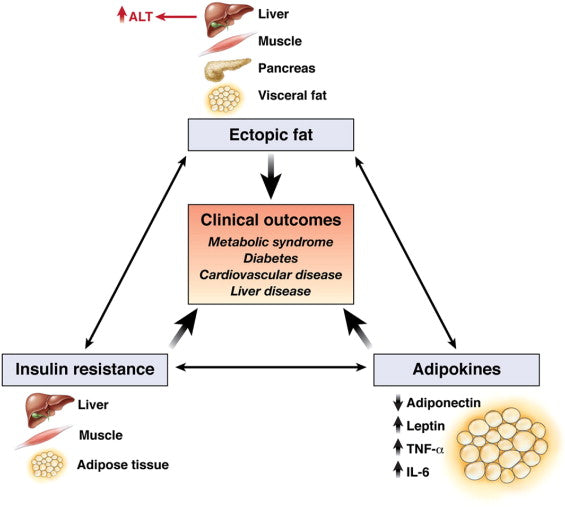
Bild: Mechanismen, die erklären könnten, warum Serum -Alt -Spiegel auch ein Biomarker für kardiometabolische Ergebnisse sein können.
Quelle: Ioannou, G. N. (2008). Implikationen der erhöhten Serum -Alanin -Aminotransferase -Spiegel: Denken Sie außerhalb der Leber. Gastroenterologie 135 (6): 1851-1854.
Extrem hohe ALT -Spiegel (10 -fach der normale Niveau) werden normalerweise durch akute Hepatitis verursacht. Erhöhte ALT -Werte sind mit einer erhöhten Mortalität verbunden. Niedrige ALT -Werte (unter 10) sind mit einer höheren Mortalität verbunden, insbesondere bei älteren Menschen. Niedrige ALT -Werte können auch im Zusammenhang mit einer beeinträchtigten Leberfunktion auftreten.
Typischer Referenzbereich (S-Alt):
- Frauen: unter 35 u/i
- Männer: unter 50 u/i
Lifestyle -Faktoren, die die Alt -Werte abnehmen, umfassen:
- Gewichtsverlust, wenn die Person übergewichtig ist
- Hypokalorische Diät (mit einer Gewichtsverlustabsicht) in Kombination mit kaltem Olivenöl reduziert schnell den ALT-Spiegel bei Personen mit nichtalkoholischer Fettlebererkrankung (NAFLD)
- Relativ kohlenhydratarm (unter 35 % / “Mittelmeer") Diät
- Glutenfreie Diät (insbesondere für Personen mit nicht diagnostiziert und/oder Unbehandelte Zöliakie)
-
Eine Person mit Zöliakie, deren Leberfunktionsniveaus (einschließlich ALT) erhöht werden
Diese Werte werden nach einigen Monaten des Verzehrs einer glutenfreien Ernährung normalisiert - Gehen und grundlegende aerobe Bewegung (insbesondere bei Personen mit nichtalkoholischer Fettlebererkrankung oder nichtalkoholischer Steatohepatitis [Nash]))
- Stärkeres Krafttraining mittelintensität
- Kaffee (und Koffein) kann den Anstieg der ALT -Werte in gewissem Maße hemmen (Mehr als 2 Tassen pro Tag gegenüber kein Kaffee)
- Carotinoide aus Lebensmitteln reduzieren Fettlebererkrankungen und ALT -Spiegel
- Zum Beispiel Beta-Kryptoxanthin und Astaxanthin, auch andere Carotinoide
- Vitamin E als Nahrungsergänzunginsbesondere für Personen mit fortgeschrittener Fettlebererkrankungen und leicht erhöhten ALT -Werten sowie ichNdividuelle mit NAFLD, Nash oder CHC (chronische Hepatitis C)
- Resveratrol (500 mg/Tag) als Nahrungsergänzungsmittel, insbesondere für Personen mit fortgeschrittener Fettlebererkrankung
- Pulverisiert (fermentiert) Kurkuma (3 g/Tag)
- N-Acetylcystein (NAC; 600 mg x2/Tag), insbesondere bei Personen mit nichtalkoholischer Fettlebererkrankung
- Alpha-Liponsäure (400 mg/Tag) und Ursodeoxycholsäure (300 mg/Tag)insbesondere bei Personen mit nichtalkoholischer Fettlebererkrankung
- Artischockenblattextrakt (2.700 mg/Tag) als Nahrungsergänzungsmittel, insbesondere für Personen mit Steatohepatitis oder NAFLD
- Die probiotische Therapie kann den Leberenzymspiegel auf der gesamten Board verringern und fördern die Genesung durch nichtalkoholische Fettlebererkrankungen
- Zu den Mechanismen gehören die Reduzierung schädlicher Bakterien, die Reduzierung des Dünndarmbakterienüberwachsens (SIBO), die Regeneration der Darmauskleidung und die Regulation des Immunsystems
Aspartat Aminotransferase (S-ast)
Muskelzellen, rote Blutkörperchen, Bauchspeicheldrüse, Nieren und das Gehirn. Es gibt zwei genetisch unterschiedliche AST -Isoenzyme: Mitochondrial AST (Mast) und Cytosola AST (Guss). Aspartat Aminotransferase spielt eine wichtige Rolle beim Aminosäure- und Fettsäurestoffwechsel. Das AST-Enzym katalysiert den Transfer von Aminogruppen aus Aspartat und Alpha-Ketoglutarat, wodurch Oxaloacetat und Glutamat produziert werden. Die chemische Reaktion wirkt auch in entgegengesetzter Richtung. Oxalacetat spielt eine entscheidende Rolle bei der Mitochondrien
Energieproduktion (Zitronensäurzyklus), Harnstoffzyklus und der Abbau und die Bildung von Glukose. Die oben genannte Reaktion erfordert bioaktives Vitamin B6 (Pyridoxal-5-phosphat) als Cofaktor.
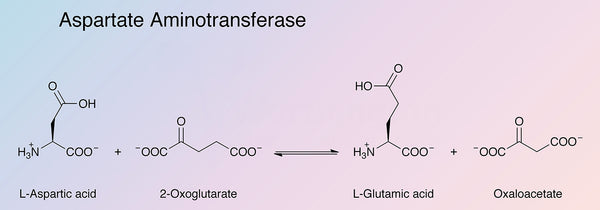
Bildquelle: Worthington Biochemical.
AST -Spiegel steigen im Zusammenhang mit dem Zelldamage. Aus diesem Grund wird es verwendet, um Schäden an Leber oder Herzmuskel zu bewerten (Herzmuskelschäden werden jetzt überwiegend mit verschiedenen Troponinen bewertet, normalerweise Troponin-T). AST -Werte können auch aufgrund bestimmter Medikamente zunehmen (Paracetamol Und Statine), Chemotherapie, Schwere Bewegung und Rhabdomyolyse, akute Pankreatitis oder Herzstillstand.
Manchmal treten niedrige AST -Spiegel im Zusammenhang mit dem Vitamin -B6 -Mangel auf. AST kann auch im Zusammenhang mit Cholestase (Gallengangsverstopfung) oder verschiedenen Lebertumoren und Krebserkrankungen erhöht werden. Eine akute virale Hepatitis führt häufig den AST -Spiegel im Vergleich zu Normalen um das 10 -mal höher.
Erhöhte AST -Werte können auch ein Risikofaktor für zukünftige Typ -2 -Diabetes sein. Dies gilt insbesondere dann, wenn ALT -Werte ebenfalls erhöht sind. Normales Gewicht Individuen mit Insulinresistenz haben häufig auch erhöhte ALT -Werte, aber nicht. Das AST/ALT -Verhältnis liegt unter 1.
Das AST/ALT -Verhältnis (De -Ritis -Verhältnis) Kann verwendet werden, um einen Anstieg der AST -Spiegel zu analysieren - wenn das Verhältnis hoch ist, wird der Anstieg normalerweise durch Gewebe außerhalb der Leber verursacht. Normalerweise liegt das AST/ALT -Verhältnis leicht über 1. Das höchste Verhältnis (über 2) beinhaltet normalerweise eine alkoholische Hepatitis. Viral, drogeninduziert oder
Autoimmunhepatitis beinhaltet ein AST/ALT -Verhältnis unter 1.
Typischer Referenzbereich (S-ast):
- Frauen: 15–35 u/l
- Männer: 15–45 u/l
Zu den Ernährungsfaktoren, die die AST -Werte verringern, gehören:
- Schwerer Kaffeekonsum (≥ 3 Tassen pro Tag) ist mit niedrigeren AST -Werten verbundenunabhängig vom Koffeingehalt
- Silymarin -Extrakt (Milchdistel; 200 mg x 3/Tag)insbesondere für Personen mit Typ -2 -Diabetes
- Silymarin kann Leberschäden reparieren und ist im Allgemeinen gut verträglich
- Grüner Teeextrakt (500 mg/Tag), insbesondere für Personen mit alkoholfreier Fettlebererkrankung
- Eine umfassende Metaanalyse zu Ratten- und menschlichen Tests legt nahe, dass dies Curcumin -Extrakt (Dosierung ≥ 1.000 mg/Tag) schützt die Leber vor Schäden und reduziert die AST -Werte
-
Kurkuma pulverisiert (3 g/Tag) 431
- Alpha-Liponsäure (400 mg/Tag) und Ursodeoxycholsäure (300 mg/Tag)insbesondere bei Personen mit nichtalkoholischer Fettlebererkrankung
- Alpha-Liponsäure (1.200 mg/Tag) reduziert die Alt- und AST-Spiegel bei fettleibigen Personen mit NAFLD
Gamma-Glutamyltransferase (GGT)
Gamma-Glutamyltransferase (GGT) ist ein Enzym, das hauptsächlich in der Leber vorhanden ist, aber auch in den Nieren, Bauchspeicheldrüse und Darm. Die Hauptfunktion von GGT ist der Zusammenbruch und das Recycling von Glutathion. GGT ist auch am Zusammenbruch vieler Drogen und Toxine beteiligt, Die Bildung von Aminosäuren und die Umwandlung von Entzündungsmolekülen in andere Moleküle.
Erhöhte GGT -Spiegel treten überwiegend im Zusammenhang mit Lebererkrankungen (Hepatitis oder Zirrhose), aber auch mit Herzinsuffizienz, Schlaganfall, Atherosklerose, Diabetes, Anorexie, Hyperthyreose, Krebs oder Pankreatitis. Die häufigste Ursache für hohe GGT -Werte ist Alkoholmissbrauch. Selbst kleine Alkoholmengen können die GGT -Werte erhöhen.
In ungefähr der Hälfte aller Fälle von nichtalkoholischen Fettlebererkrankungen treten auch erhöhte GGT-Spiegel auf (NAFLD, siehe oben). In solchen Fällen beträgt die Werte im Vergleich zu Normalwert 2–3 Mal. Viele Medikamente können auch die GGT -Spiegel erhöhen. Dazu gehören entzündungshemmende Medikamente (NSAIDs), Statine, Antibiotika, Antimykotika, SSRIs und H2-Blocker. Umwelttoxine können auch die GGT -Werte erhöhen. Erhöhte GGT -Spiegel sind mit einer erhöhten Mortalität verbunden. Niedrige Glutathionspiegel können auch die GGT -Spiegel erhöhen, Dies zeigt an, dass GGT -Spiegel auf den oxidativen Zellspiegel -Stress hinweisen. Niedrige GGT -Spiegel treten typischerweise nur im Zusammenhang mit familiären intrahepatischen Cholestase auf.
Erhöhte GGT -Spiegel sind auch ein unabhängiger Risikofaktor für Typ -2 -Diabetes (zusammen mit Alt) sowie ein früher Vorhersagemarker von Atherosklerose, Herzinsuffizienz, Arteriosklerose, Schwangerschaftsdiabetes und verschiedene Lebererkrankungen.
Alkoholinduzierte Erhöhung der GGT-Spiegel kann mit kontrolliert werden Antioxidantien auf Carotinoidbasis wie Lycopin, Alpha- und Beta-Carotin und Beta-Kryptoxanthin. Nach Angaben von Forschern kann GGT tatsächlich ein frühes Zeichen für oxidativen Stress im Körper sein. Die aktive Form von Ubiquinon, Ubiquinol
(150 mg/Tag) hat einen signifikanten Effekt auf die Reduzierung des oxidativen Stresses und der GGT -Spiegel festgestellt.
Typischer Referenzbereich (S-GT):
- Frauen: unter 40 u/i
- Männer: unter 60 u/i
Lifestyle -Faktoren, die die GGT -Werte reduzieren, umfassen:
- Reduzierung des Alkoholkonsums
- Carotinoide und Ubiquinol (siehe oben)
- Vermeiden Sie Schwermetalle und Insektizide sowie andere Schadstoffe
- Kaffee trinken (besonders für Männer, die Alkohol verwenden)
- Fischöl (Eine therapeutische Dosis, 4 g/Tag)
- Curcumin und Kurkuma
- Der Verzehr von Gemüse, Beeren und Obst ist mit niedrigeren GGT -Werten verbunden
Abschluss
Es gibt viel, was Sie gegen Ihren Lebensstil in Leber Gesundheit tun können. Zuerst wird jedoch dringend empfohlen, mindestens diese drei Leber -Biomarker -Tests durchzuführen und den Zustand Ihrer Leber zu bewerten. Und noch besser würde diese Tests mehrmals und regelmäßig durchführen.

Erfahren Sie hier mehr über die Optimierung Ihrer Blutuntersuchungen!
///
Wie unterstützen Sie Ihre Leber? Sagen Sie uns in den Kommentaren!
Dieser Artikel ist ein Teil des einzigartigen Optimieren Sie Ihren Online -Kurs für Laborergebnisse zusammengestellt von Dr. Sovijärvi. Erfahren Sie hier mehr über den Kurs und machen Sie mit!




